
SOL-U-PRED
METILPREDNISOLONA
Polvo para solución
1 Caja, 1 Vial(es), 8 ml, 500 Miligramos
1 Caja, 10 Vial(es), 8 ml, 500 Miligramos
COMPOSICIÓN:
Cada VIAL contiene:
Metilprednisolona succinato sódico 500 mg
Equivalente a metilprednisolona
Fosfato monobásico de sodio monohidrato 7.36 mg
Fosfato de dibásico de sodio anhidro 69.6 mg
Cada empaque también contiene:
Cada VIAL de 8 mL de agua bacteriostática para inyección USP:
Cada mL contiene alcohol bencílico 0.945%p/v
LISTA DE EXCIPIENTES:
Excipientes: Fosfato monobasico de sodio monohidrato fosfato dibásico de sodio anhidro USP
Cada empaque también contiene:
Cada vial de 8 mL de agua bacteriostática para inyección USP
Cada mL contiene alcohol bencílico
INDICACIONES:
Cuando la terapia oral y la resistencia no son factibles, la forma de la dosis y la vía de administración de la droga razonablemente prestan la solución para el tratamiento de la enfermedad, SOL-U-PRED, sólo es indicado para el uso intravenoso o intramuscular en las siguientes condiciones:
Trastornos endocrinos:
• Insuficiencia adrenocortical primaria o secundaria (hidrocortisona o cortisona es la droga de elección; análogos sintéticos pueden utilizarse en conjunto con mineralocorticoides donde sea aplicable; en la infancia, la suplementación mineralocorticoide es de particular importancia).
• Insuficiencia adrenocortical aguda (hidrocortisona o cortisona es la droga de elección, la suplementación del mineralocorticoide puede ser necesaria, particularmente cuando se usan análogos sintéticos).
• Antes de la operación y en caso de lesión grave o enfermedad, en pacientes con insuficiencia suprarrenal conocida o cuando la reserva adrenocortical es dudosa.
• Choque terapia no convencional, si existe o se sospecha de insuficiencia suprarrenal.
• Hiperplasia suprarrenal congénita
• Tiroiditis no supurativa
• Hipercalcemia asociada con cáncer
Enfermedades reumáticas: Como tratamiento coadyuvante a corto plazo (a fin de ayudar a la paciente durante un episodio agudo o exarcerbación) en:
• Espondilitis anquilosante
• Artritis psoriásica
• Bursitis aguda y subaguda
• Epicondilitis
• Sinovitis de la osteoartritis
• Artritis gotosa aguda
• Tenosinovitis inespecífica aguda
• Osteoartritis postraumática
• Artritis reumatoide, incluyendo artritis reumatoide juvenil (casos seleccionados pueden requerir dosis baja como terapia de mantenimiento).
Enfermedades del colágeno: Durante una exacerbación o como terapia de mantenimiento en casos seleccionados de:
• Lupus eritematoso sistémico
• Dermatomiositis sistémica (polimiositis)
• Carditis reumática aguda. Enfermedades dermatológicas
• Ampollas dermatitis herpetiforme
• Pénfigo
• Psoriasis severa
• Severa dermatitis seborreica
• Dermatitis exfoliativa
• Micosis fungoide
• Grave eritema multiforme (síndrome de Stevens-Johnson). Enfermedades dermatológicas
• Ampollas dermatitis herpetiforme
• Pénfigo
• Psoriasis severa
• Dermatitis seborreica severa
• Dermatitis exfoliativa
• Micosis fungoide
• Eritema multiforme grave (síndrome de Stevens-Johnson).
Estados alérgicos: Control de alergias graves o incapacitantes de condiciones insuperables a los ensayos de tratamiento convencional en:
• Asma bronquial
• Reacciones de hipersensibilidad de drogas
• Dermatitis de contacto
• Reacciones urticariales de transfusiones
• Dermatitis atópica
• Enfermedad del suero
• Rinitis alérgica estacional o perenne
• Edema laríngeo no infeccioso agudo (adrenalina es la droga de primera elección)
Enfermedades oftalmológicas: Procesos alérgicos e inflamatorios crónicos y seros agudos que afectan el ojo, tales como:
• Úlcera alérgicas corneal marginal
• Conjuntivitis alérgica
• Coriorretinitis
• Inflamación del segmento anterior
• Herpes zóster oftálmico
• Iritis, iridociclitis
• Uveítis difuso posterior y coroiditis
• Queratitis
• Neuritis óptica
• Oftalmía simpática.
Enfermedades gastrointestinales: A la marea durante un período crítico de la enfermedad en el paciente:
• Colitis ulcerativa (terapia sistémica)
• Enteritis regional (terapia sistémica)
Enfermedades respiratorias:
• Sarcoidosis sintomática
• Beriliosis
• Neumonitis de aspiración
• Síndrome de Loeffler no manejable por otros medios
• Tuberculosis pulmonar fulminante o diseminada cuando se usa concurrentemente con la quimioterapia antituberculosa apropiada.
Trastornos hematológicos:
• Púrpura trombocitopénica idiopática en adultos (IV únicamente, la administración IM está contraindicado)
• Trombocitopenia secundaria en adultos
• Anemia hemolítica adquirida (autoinmune)
• Normocíticos (anemia RBC)
• Anemia hipoplástica congénita (eritroide).
Enfermedades neoplásicas:
Para el manejo paliativo de:
• Leucemias y linfomas en adultos
• Leucemia aguda de la infancia
Estados edematosos:
• Para inducir diuresis o remisión de proteinuria en el síndrome nefrótico, sin uremia, de tipo idiopático o debido a lupus eritematoso.
Sistema nervioso:
• Exacerbaciones agudas de la esclerosis múltiple.
Miscelánea:
• Meningitis tuberculosa con bloqueo subaracnoideo o bloqueo inminente, cuando se usa concurrentemente con la quimioterapia antituberculosa apropiada.
• Triquinosis con implicación neurológica o miocárdica.
• SOL-U-PRED es beneficioso como tratamiento coadyuvante en el tratamiento de pacientes con SIDA con moderada a severa neumonía por Pneumocystis jiroveci (PCP) cuando se administra dentro de las primeras 72 horas del tratamiento inicial anti-neumocistitis.
CONTRAINDICACIONES:
Metilprednisolona succinato sódico está contraindicado:
• En los pacientes con infecciones fúngicas sistémicas
• En pacientes con hipersensibilidad conocida a metilprednisolona o a cualquier componente de la formulación.
SOL-U-PRED (Metilprednisolona succinato sódico) está contraindicado en intratecal, epidural o inyección local o cualquier otra vía de administración no especificada.
La administración de vacunas vivo o vivo atenuado está contraindicada en pacientes que reciben dosis inmunosupresoras de corticoesteroides (véase Precauciones, efecto inmunosupresor/incremento de la susceptibilidad a infecciones).
REACCIONES ADVERSAS:
Las siguientes reacciones adversas se han reportado con las siguientes vías de administración contraindicadas: Epidural intratecal: Aracnoiditis, disfunción de la vejiga trastorno funcional gastrointestinal, dolor de cabeza, meningitis, paraparesis/paraplejia, convulsiones, disturbios sensoriales. No se conoce la frecuencia de estas reacciones adversas.
Los efectos adversos se enumeran a continuación por clase de órgano del sistema.
Infecciones e infestaciones: Infección oportunista, infeccióna, peritonitis.
Trastornos del sistema linfático y sangre: Leucocitosis
Trastornos del sistema inmunitario: Hipersensibilidadb a las drogas (incluyendo reacción anafiláctica y reacción anafilactoide), supresión de reacciones a pruebas cutáneas.
Trastornos endocrinos: Cushingoide, hipopituitarismo, insuficiencia suprarrenal, síndrome de abstinencia de esteroides, corticosuprarrenal secundaria y pituitaria sin respuestac.
Metabolismo y trastornos de la nutrición: Lipomatosis, retención de sodio, retención de líquidos, alcalosis hipocalemica, dislipidemia, tolerancia a la glucosa defectuosad, requisito creciente de la insulina o agentes hipoglucemiantes orales en diabéticos, aumento del apetito (que puede resultar en aumento de peso).
Trastornos psiquiátricos: Trastorno afectivo (incluyendo estado de ánimo depresivo, eufórico estado de ánimo, labilidad del afecto, drogodependencia, ideación suicida), trastorno psicótico (incluyendo mania, delirio, alucinación y esquizofrenia), trastorno mental, cambio de la personalidad, estado confusional, ansiedad, irritabilidad, cambios de humor, comportamiento anormal, insomnio.
Trastornos del sistema nervioso: Lipomatosis epidural, incremento de la presión intracraneal (con papiledema [hipertensión intracraneal benigna]), convulsiones, amnesia, trastorno cognitivo, mareos, dolor de cabeza.
Trastornos oculares: Chorioretinopatía serosa central, catarata, glaucoma, exoftalmos.
Oído y laberinto trastornos: Vértigo
Trastornos cardíacos: Insuficiencia cardiaca congestiva (en pacientes susceptibles), rupturae del miocardio, arritmia.
Trastornos vasculares: Trombosis, hipertensión, hipotensión.
Transtornos respiratorio, torácico y mediastínico: Embolia pulmonar, hipo.
Trastornos gastrointestinales: Úlcera péptica (con perforación posible úlcera péptica y hemorragia de la úlcera péptica), perforación intestinal, hemorragia gástrica, pancreatitis, esofagitis ulcerativa, esofagitis, vómitos, distensión abdominal, dolor abdominal, diarrea, dispepsia, náuseas.
Transtornos de piel y tejido subcutáneo: Angioedema, hirsutismo, petequias, equimosis, Atrofia subcutánea, atrofia de la piel, eritema, hiperhidrosis, estrías de la piel, erupción cutánea, prurito, urticaria, hiperpigmentación, hipopigmentación de la piel, acné de la piel.
Trastornos del tejido músculo-esquelético y tejido conectivo: Debilidad muscular, mialgia, miopatía, atrofia muscular, osteoporosis, osteonecrosis, fracturas patológicas, artropatía neuropática, artralgia, retraso de crecimiento.
Sistema reproductor y trastornos mamarios: Menstruación irregular.
Trastornos generales y condiciones del sitio de administración: Absceso estéril, edema periférico, problemas de cicatrización, fatiga, malestar, reacción del sitio de inyección.
Investigaciones: Presión intraocular aumentada, tolerancia de hidratos de carbono disminuida, disminución de potasio en la sangre, balance de nitrógeno-orina negativa (debido a catabolismo proteico), aumento de calcio, aumento de alanina aminotransferasa, incremento de aspartato aminotransferasa , incremento de fosfatasa alcalina de la sangre, incremento de urea en la sangre.
Lesión, envenenamiento y complicaciones procesales: Fractura espinal por compresión, ruptura del tendónf.
a Incluyendo enmascaramiento de infecciones e infecciones latentes activas.
b Con o sin colapso circulatorio, paro cardíaco, broncoespasmo o hipertensión.
c Particularmente en épocas de estrés, como en trauma, cirugía o enfermedad.
d Manifestaciones de diabetes mellitus latente.
e Después de un infarto de miocardio.
f Especialmente el tendón de Aquiles.
INTERACCIONES CON OTRAS DROGAS:
La metilprednisolona tiene un amplio espectro de uso clínico y por lo tanto se utiliza con numerosos fármacos concurrentes. Las interacciones que se resumen en la tabla siguiente son de significado clínico conocido o probable. La necesidad de ajuste de la dosis de cualquier medicamento dependerá de la situación clínica, el régimen de dosis prescritas y la respuesta clínica observada. Las interacciones listadas tienen base farmacocinética o farmacodinámica.
La metilprednisolona es un sustrato de la enzima citocromo P450 (CYP) y se metaboliza principalmente por la enzima CYP3A4. CYP3A4 cataliza 6ß-hidroxilación de esteroides, lo esencial de fase I paso metabólico de los corticosteroides endógenos y sintéticos. Muchos otros compuestos también son sustratos de CYP3A4, algunos de cuales (así como otras drogas) se ha demostrado que altera el metabolismo de glucocorticoides (incremento) de la inducción o inhibición de la enzima CYP3A4.
Inhibidores de CYP3A4: Las drogas que inhiben la actividad CYP3A4 generalmente disminuye el clearance hepático, lo que se traduce en un aumento de las concentraciones de los corticosteroides. La administración de estas sustancias puede exigir la valoración de la dosis de corticoides para reducir el riesgo de efectos adversos y evitar la toxicidad.
Inductores de CYP3A4: Las drogas que inducen la actividad del CYP3A4 generalmente incrementan el clearance hepático, lo cual da como resultado una disminución en las concentraciones plasmáticas de corticosteroides. La coadministración de estas sustancias puede requerir un aumento de dosis de corticoides para lograr el resultado deseado.
Sustratos de CYP3A4: En presencia de otro sustrato de CYP3A4, la depuración hepática de metilprednisolona puede ser afectada, con los correspondientes ajustes de dosis necesarios. Es posible que los eventos adversos asociados con el uso de cualquier droga sólo pueden ser más probables que ocurra con la coadministración.
Las interacciones medicamentosas clínicamente importantes o más comunes o efectos derivados de la administración de SOL-U-PRED y ejemplos de los inhibidores, inductores y sustratos CYP3A4 se proporcionan en la tabla 1 y 2. La tabla 1 y 2 debe utilizarse conjuntamente con la información detallada, indicada anteriormente.
Tabla 1.- Ejemplos de inhibidores de CYP3A4, inductores y sustratos que interactúan con SOL-U- PRED
|
CYP3A4 Inhibidor |
CYP3A4 Inductor |
CYP3A4 Substrato |
|
|
Antibioticos/agentes antifungicos |
|||
|
Triacetiloleandomicina |
ü |
ü |
|
|
Erotromicina |
ü |
ü |
|
|
Ketoconazol |
ü |
ü |
|
|
Itraconazol |
ü |
ü |
|
|
Antibioticos/agentes antitubulares |
|||
|
Rifampina |
ü |
||
|
Rifabutina |
ü |
||
|
Isoniazida (véase también la Tabla 2) |
ü |
||
|
Anticonvulsivantes |
|||
|
Carbamazepina |
ü |
ü |
|
|
Fenobartital |
ü |
||
|
Fenitoina |
ü |
||
|
Antiemeticos |
|||
|
Aprepitant |
ü |
ü |
|
|
Fosaprepitant |
ü |
ü |
|
|
Antivirales |
|||
|
Inhibidores de la protease del VIH p.e. indinavir and ritonavir |
ü |
ü |
|
|
Bloqueadores de los canales de calcio |
|||
|
Diltiazem |
ü |
ü |
|
|
Anticonceptivos (orales) |
|||
|
Ethinilestradiol |
ü |
ü |
|
|
Noredindrona |
ü |
ü |
|
|
Jugo de Toronja |
ü |
||
|
Immunosupresores |
|||
|
Ciclosporina (véase también la Tabla) |
ü |
ü |
|
|
Ciclofosfamida |
ü |
||
|
Tacrolimus |
ü |
||
|
Agentes antibacteriales macrolidos |
|||
|
Clarithromicina |
ü |
ü |
|
|
Eritromicina |
ü |
ü |
|
|
Troleandomicina |
ü |
||
Tabla 2. Droga o sustancias con Interacciones importantes/efectos con metilprednisolona
|
Case de droga/Droga(s) involucradas |
Droga(s) Afectada/Mecanismo/Implicación clínica |
|
Antibiotico/Terapia antifungica |
Inhibidor CYP3A4 |
|
- Triacetiloleandomicina - Eritromicina - Ketoconazol |
La coadministración puede resultar en la reducción del clearance de corticosteroide, los efectos clínicos mejoran y aumenta el riesgo de efectos adversos de la metilprednisolona. |
|
Antibioticos/Terapia Antitubular therapy |
Inductor CYP3A4 |
|
- Rifampicina |
Incremento del clearance hepático con podsible recucción de la eficacia del corticosteriode. Puede ser requerido un ajuste de dosis. |
|
Anticolinérgicos |
|
|
- Neostigmina - Piridostigmina |
Los corticosteroides pueden reducir los efectos de los anticolinérgicos en Miastenia Gravis lo que puede resultar en la precipitación de una crisis miasténica. |
|
Anticoagulantes |
|
|
- Anticoagulantes orales o heparina |
El efecto sobre los anticoagulantes es variable. Se han reportado mejoría, así como disminución de los efectos de los anticoagulants con la coadministración de los corticoesteroides have been reported. Los índices de coagulación deben vigilarse. En consecuencia, ajustar la dosis para mantener los |
|
Anticonvulsivantes |
Inductores CYP3A4 |
|
- Fenobarbital - Fenitoina |
La coadministración puede incrementar el clearance de la metilprednisolona que lleva a reducir la eficacia de la metilprednisolona. Monitorear la respuesta clínica. Ajustar la dosis si es necesario. |
|
Drogas antidiabeticas |
|
|
- Insulina - Glibenclamida - Metformina |
Los efectos diabeto génicos de los corticoesteroides pueden afectar el control de la glucosa de los agentes antidiabéticos. Controlar los niveles de glucosa y ajustar la dosis de los antidiabéticos que se utilicen concurrentemente con los corticoesteroides. |
|
Todos los agentes antihipertensivos |
Los antihipertensivos son afectados con la coadministración, debido al efecto mineralocorticoide de los corticoides, lo que conduce al aumento de la presión arterial. Puede resultar en una pérdida parcial del control de la hipertensión. |
|
Agentes antitubulares |
|
|
- Isoniazida |
Inhibidor CYP3A4. Además, existe un potencial efecto de metilprednisona por incrementar la velocidad de acetilación y clearance de isoniazida. |
|
Aromatase Inhibitors |
|
|
- Aminoglutetinamida |
Aminoglutetinamida induce la suppression suprarenal induced adrenal suppression puede exacerbar cambios endocrinos causados por el tratamiento prolongado de glucocorticoides. |
|
Drogas cardioactivas |
|
|
- Digoxina y glucosidos relacionados |
Pérdida de potasio inducida por corticosteroides (efecto mineralocorticoide). Potenciación de la toxicidad de la digoxina. |
|
Diureticos |
|
|
- Todos los diuréticos perdedores de potasio p.e. furosemida, thiazida - Inhibidores de la anhidrasa carbónica p.e. acetazolamida. |
Pérdida excesiva de potasio puede ser experimentada con el uso concurrente de corticosteroides y diuréticos que agotan la capa de potasio o inhibidores de la anhidrasa carbónica. Existe mayor toxicidad con la coadministración y un aumento del riesgo de hipocalemia. Monitorizar los niveles de K y suplementar si es necesario. |
|
Inhibidores de la proteasa del VIH |
|
|
- p. e. indinavir, ritonavir |
La coadministration puede incrementar las concentraciones plasmáticas de los corticosteroides. Los corticosteroides pueden reducir las concentraciones plasmáticas de los inhibidores de la proteasa VIH, mediante la inducción de su metabolismo. |
|
Agentes Immunisantes |
|
|
- Vacunas viva p.e. poliomyelitis, BCG, paperas, sarampión,rubéola. |
La coadministración puede provocar inmunosupresión inducida por corticosteroides. Puede haber un aumento de toxicidad de la vacuna. puede ocurrir Enfermedad viral diseminada (Véase Contraindicaciones y precauciones). |
|
- Vacunas muertas, viruela |
La administración conjunta puede provocar respuesta inmune deteriorada o disminución en la respuesta a la vacuna (Véase Contraindicaciones y precauciones). |
|
Immunosupresores |
|
|
- Methotrexate - Cyclosporin |
Efecto sinérgico sobre el estado de la enfermedad. Desde la administración concomitante de estos agentes en una mutua inhibición del metabolismo, es posible que las convulsiones y otros eventos adversos asociados con el uso individual de cualquiera de estas drogas pudieran ser más probables de ocurrir. El aumento de la actividad de ciclosporina y corticosteroides con la coadministración. Puede requerir reducir la dosis de corticoides Han sido reportadas convulsiones con uso simultáneo de la metilprednisolona y ciclosporina. Supervisar la los niveles de ciclosporina A. Ajustar la dosis según |
|
Anticolinergico |
|
|
- Agentes bloqueantes Neuromuscular p.e. Pancuronio, Vercuronio |
Parcial reversión de bloqueo neuromuscular Se ha reportado miopatía aguda con el uso concomitante de altas dosis de corticosteroides y anticolinérgicos, como agentes bloqueadores neuromusculares (ver precauciones). Se ha reportado en pacientes que toman corticosteroides, antagonismo de los efectos bloqueo neuromusculares del pancuronio y vercuronio. Esta reacción puede esperarse con todos los bloqueantes neuromusculares competitivos. |
|
Agentes supresores de potasio |
|
|
- Diureticos - Amfotericina B, xanthenos o beta 2 agonistas |
Cuando se administra con agentes supresores de potasio, los pacientes deben ser observados estrechamente por el desarrollo de la hipocalemia, hay un aumento en el riesgo de uso simultáneo. |
|
Psicoterapeutico |
|
|
- Drogas activas del SNC tales como Ansiolíticos y antipsicóticos |
La coadministración puede potenciar efectos de corticoides sobre el SNC. Como el SISTEMA NERVIOSO CENTRAL se ve afectado con la coadministración del fármaco, puede provocar la repetición o mal control de los síntomas del SNC. Puede requerir ajuste de la dosis para obtener efectos deseados. |
|
AINEs |
|
|
- Aspirina |
Puede haber aumento de la incidencia de sangrado gastrointestinal y ulceración cuando los corticosteroides se dan con los AINEs. La Metilprednisolona en dosis alta, puede aumentar la depuración de aspirina, lo que puede conducir a la disminución de los niveles séricos de salicilato. La interrupción del tratamiento metilprednisolona puede conducir al incremento de los niveles séricos de salicilato, que podrían conducir a un mayor riesgo de toxicidad del salicilato. |
|
Agentes simpaticomiméticos |
|
|
- Salbutamol |
La coadministración conduce a una respuesta aumentada de los agentes simpáticos y posiblemente una mayor toxicidad. |
PRECAUCIONES:
Debe utilizarse la dosis más baja posible de corticosteroide para controlar la enfermedad en tratamiento, y cuando sea posible la reducción en la dosis, la reducción debe ser gradual. Debido a que, las complicaciones del tratamiento con glucocorticoides dependen del tamaño de la dosis y la duración del tratamiento, una decisión de riesgo/beneficio debe hacerse en cada caso en cuanto a dosis y duración del tratamiento y en cuanto, a si debe usarse terapia diaria o intermitente.
Efecto inmunosupresor/Incremento a la susceptibilidad a las infecciones: Los corticosteroides aumentan la susceptibilidad a la infección, pueden enmascarar algunos signos de infección y nuevas infecciones pueden aparecer durante su uso. Puede haber disminución de la resistencia e incapacidad para localizar la infección cuando se utilizan corticosteroides. Las infecciones con cualquier patógeno incluyendo infecciones virales, bacterianas, hongos, protozoos o helmínticas, en cualquier lugar en el cuerpo, pueden estar asociadas con el uso de corticosteroides solos o en combinación con otros agentes inmunosupresores que afectan la inmunidad celular, la inmunidad humoral o la función de los neutrófilos. Estas infecciones pueden ser leves, pero pueden ser graves y a veces mortales. Con el aumento de la dosis de corticosteroides, la tasa de incidencia de complicaciones infecciosas aumenta.
Las personas que estén tomando medicamentos que inhiben el sistema inmunitario son más susceptibles a las infecciones que las personas sanas. La varicela y el sarampión, por ejemplo, pueden desencadenar un curso más grave o incluso mortal en los niños o adultos con corticosteroides.
Del mismo modo, los corticosteroides deben usarse con mucho cuidado en pacientes con sospecha de infecciones parasitarias como en infestación con Strongyloides (nemátodo), lo cual puede conducir a hiperinfección por Strongyloides y difusión con la extendida migración de la larva, a menudo acompañada de enterocolitis grave y potencialmente septicemia fatal de gram-negativos.
Administración de las vacunas vivas o vivas atenuadas está contraindicado en pacientes que reciben dosis inmunosupresoras de los corticosteroides. Vacunas muertas o inactivadas pueden administrarse a los pacientes que reciben dosis inmunosupresoras de corticosteroides; sin embargo, la respuesta a la vacuna puede ser menor. Los procedimientos de inmunización indicados pueden ser realizados en pacientes que reciben dosis no inmunosupresoras de los corticosteroides.
El uso de SOL-U-PRED en tuberculosis activa debe limitarse a los casos de tuberculosis fulminante o diseminada en la que el corticosteroide se utiliza para el manejo de la enfermedad junto con el régimen anti-tuberculosis apropiado.
Si los corticosteroides están indicados en pacientes con tuberculosis latente o reactividad a la tuberculina, es necesario realizar una observación a estos pacientes ya que puede ocurrir una reactivación de la enfermedad. Durante un tiempo prolongado de tratamiento con corticosteroides, estos pacientes deben recibir quimioprofilaxis.
El uso de SOL-U-PRED en pacientes con SIDA (como en el tratamiento coadyuvante de la neumonía por Pneumocystis jiroveci) puede estar asociada con un aumento en la tasa de reactivación de la tuberculosis. Por lo tanto, se deben considerar la administración de terapia si se utilizan corticoesteroides en este grupo de alto riesgo. Estos pacientes también deben ser observados por la activación de otras infecciones latentes, y los exámenes juiciosos de esputo/fluído broncoalveolar se debe realizar para la presencia de otros agentes infecciosos.
Se ha reportado que el sarcoma de Kaposi, ocurre en los pacientes que reciben tratamiento con corticosteroides. Supresión de corticosteroides puede resultar en remisión clínica.
Un estudio ha podido demostrar la eficacia de SOL-U-PRED en el tratamiento de la sepsis y shock séptico. Por lo tanto, el uso rutinario en el shock séptico no está recomendado. El estudio también sugiere que el tratamiento de estas condiciones con SOL-U-PRED puede aumentar el riesgo de mortalidad en ciertos pacientes (por ejemplo, pacientes con niveles elevados de creatinina sérica o los pacientes que desarrollan infecciones secundarias después de SOL-U-PRED).
Efectos sobre el sistema inmunológico: Pueden ocurrir reacciones alérgicas. Debido a casos raros de reacciones cutáneas y han ocurrido reacciones anafilácticas/anafilactoides (p. ej. broncoespasmo) en pacientes que reciben terapia parenteral con corticosteroides, se deben tomar medidas de precaución antes de la administración, especialmente cuando el paciente tiene antecedentes de alergia a cualquier droga.
Efectos cardíacos: Existen reportes de arritmias cardiacas y/o colapso circulatorio o parada cardiaca tras la administración rápida de grandes dosis IV de SOL-U-PRED (mayor de 0.5 gramos administrados en un periodo de menos de 10 minutos). Se ha reportado bradicardia durante o después de la administración de grandes dosis de metilprednisolona succinato sódico y puede ser relacionado con la velocidad o duración de la infusión (ver Dosis y administración, efectos adversos y Sobredosis).
Efectos adversos de los glucocorticoides sobre el sistema cardiovascular, como dislipidemia y la hipertensión, pueden predisponer a los pacientes tratados con factores de riesgo cardiovascular existentes a efectos cardiovasculares adicionales si se utilizan dosis altas y los ciclos prolongados. En consecuencia, los corticosteroides deben emplearse juiciosamente en los pacientes y se necesita considerar la modificación del riesgo y monitoreo cardíaco adicional. La reducción de la dosis y la terapia de días alternos pueden reducir la incidencia de complicaciones en la terapia del corticoesteroide.
No se recomienda el uso de corticosteroides sistémicos en pacientes con insuficiencia cardíaca congestiva.
Efectos vasculares: Se ha reportado que puede ocurrir trombosis como enfermedad tromboembólica venosa con los corticosteroides. Como resultado los corticosteroides deben utilizarse con precaución en pacientes que tienen o pueden estar predispuestos a trastornos tromboembólicos.
Los corticosteroides deben utilizarse con precaución en pacientes con hipertensión.
Efectos endocrinos: En pacientes en terapia de corticosteroides sujetos a estrés inusual, se indican aumento de la dosis de corticosteroides de acción rápida antes, durante y después de la situación estresante. Dosis farmacológicas de corticosteroides administrados durante períodos prolongados pueden resultar en supresión de hipotalámico-pituitario-suprarrenal (HPA) (insuficiencia suprarrenal secundaria). El grado y la duración de la insuficiencia suprarrenal producida es variable entre los pacientes y depende de la dosis, frecuencia, tiempo de administración y duración de la terapia glucocorticoide. Este efecto puede reducirse por alternando los días de terapia.
Además, la insuficiencia suprarrenal aguda, puede desencadenar un resultado fatal si los glucocorticoides son retirados abruptamente.
La insuficiencia adrenocortical secundaria inducida por drogas puede minimizarse por reducción gradual de la dosis. Este tipo de insuficiencia relativa puede persistir durante meses después de la discontinuación de la terapia; por lo tanto, en cualquier situación de estrés que ocurre durante ese período, la terapia hormonal debe ser reinstituida.
Un esteroide "síndrome de abstinencia", aparentemente no relacionado con insuficiencia suprarrenal, también puede ocurrir después de la descontinuación abrupta de los glucocorticoides. Este síndrome incluye síntomas tales como anorexia, náuseas, vómitos, letargo, dolor de cabeza, fiebre, dolor articular, descamación, mialgia, pérdida de peso o hipotensión. Estos efectos son probablemente debido al repentino cambio en la concentración de glucocorticoides más que a niveles bajos del corticoesteroide.
Ya que los glucocorticoides pueden producir o agravar el síndrome de Cushing, los glucocorticoides deben evitarse en pacientes con enfermedad de Cushing.
Hay un mayor efecto de los corticosteroides en pacientes con hipotiroidismo.
Crisis de feocromocitoma, que puede ser fatal, se ha reportado después de la administración de corticoesteroides sistémicos. Los corticosteroides sólo deben ser administrados a pacientes con sospecha o identificado de feocromocitoma después de una evaluación apropiada de los riesgos y beneficios.
Efectos hepatobiliares: Dosis altas de corticoides pueden producir pancreatitis aguda.
Hay un mayor efecto de los corticosteroides en pacientes con cirrosis.
Efectos oculares: Los corticosteroides deben usarse con precaución en pacientes con herpes ocular simple debido a la posible perforación corneal.
El uso prolongado de corticosteroides puede producir cataratas subcapsulares posteriores y Cataratas nucleares (especialmente en niños), exoftalmos o aumento de la presión intraocular que puede causar glaucoma con posible daño a los nervios ópticos y puede mejorar el establecimiento de infecciones oculares secundarias debido a hongos o virus.
Tratamiento con corticosteroides se ha asociado con coriorretinopatía serosa central, que puede llevar a desprendimiento de retina.
Efectos psiquiátricos: Transtornos psíquicos pueden aparecer cuando se utilizan corticosteroides, que van desde euforia, insomnio, cambios de humor, cambios de personalidad y depresión severa a manifestaciones psicóticas de frank. También, existente inestabilidad emocional o las tendencias psicóticas pueden agravarse por los corticosteroides.
Pueden ocurrir reacciones adversas psiquiátricas potencialmente graves con los esteroides sistémicos (ver Efectos adversos). Los síntomas emergen típicamente dentro de algunos días o semanas de iniciado el tratamiento. La mayoría de las reacciones se recupera después de la reducción de dosis o retirada, aunque puede que sea necesario un tratamiento específico.
Se han reportado efectos psicológicos al momento del retiro de los corticosteroides; la frecuencia es desconocida. Pacientes y cuidadores deben ser alentados a buscar atención médica si los síntomas psicológicos se desarrollan en el paciente, especialmente si se sospecha el deprimido estado de ánimo o la ideación suicida.
Pacientes y cuidadores deben estar alertas a posibles trastornos psiquiátricos que pueden ocurrir durante o inmediatamente después de la dosis de estrechamiento/retiro de esteroides sistémicos.
Efectos gastrointestinales: La terapia de corticoesteroide puede enmascarar los síntomas de la úlcera péptica por lo que puede ocurrir perforación o hemorragia sin dolor significativo. En combinación con AINES, se incrementa el riesgo de desarrollar úlceras gastrointestinales.
Los corticosteroides deben usarse con precaución en colitis ulcerativa inespecífica si hay probabilidad de perforación inminente, absceso, o infección piógena, diverticulitis, anastomosis intestinales frescas o úlcera péptica activa o latente.
Efectos sobre el sistema nervioso: No se recomienda el uso de corticosteroides en pacientes con trastornos convulsivos.
Los corticosteroides deben utilizarse con precaución en pacientes con miastenia grave (ver Precauciones, efectos musculoesqueléticos).
Aunque ensayos clínicos controlados han demostrado que los corticosteroides para ser eficaces en acelerar la resolución de las exacerbaciones agudas de la esclerosis múltiple, no demuestran que los corticosteroides afectan el resultado final o la historia natural de la enfermedad. Los estudios demuestran que dosis relativamente altas de corticosteroides son necesarias para demostrar un efecto significativo (ver Dosis y administración).
Eventos clínicos severos se reportado en asociación con las vías de administración intratecal, epidural (ver Efectos adversos).
Ha habido reportes de lipomatosis epidural en pacientes que toman corticosteroides, típicamente con el uso prolongado a dosis elevadas.
Efectos musculoesqueléticos: Se ha descrito una miopatía aguda con el uso de altas dosis de corticoesteroides, ocurriendo más a menudo en pacientes con trastornos de la transmisión neuromuscular (por ejemplo, Miastenia gravis) o en pacientes que reciben terapia concomitante con anticolinérgicos, tales como las drogas antídotas neuromusculares (por ejemplo, pancuronio). Esta miopatía aguda es generalizada, puede involucrar músculos oculares y respiratorios y puede resultar en quadriparesis. Pueden ocurrir elevaciones de la creatina cinasa. La mejoría clínica o la recuperación después de suspender los corticosteroides puede requerir de semanas a años.
Los corticosteroides deben utilizarse con precaución en la osteoporosis. La osteoporosis es un efecto adverso común pero infrecuentemente reconocido asociado al uso prolongado de grandes dosis de glucocorticoides.
Metabolismo y nutrición: Los corticosteroides, incluyendo metilprednisolona, pueden aumentar la glucosa en la sangre, empeorar la diabetes preexistente y aquellos en tratamiento con corticosteroides a largo plazo se predisponen a la diabetes mellitus.
Investigaciones: Promedio y grandes dosis de cortisona o hidrocortisona pueden causar elevación de la presión arterial, retención de sal y agua y excreción aumentada de potasio. Estos efectos son menos probables que ocurra con los derivados sintéticos excepto cuando se usa en grandes dosis. La suplementación dietética de potasio y restricción de sal puede ser necesaria. Todos los corticosteroides aumentan la excreción de calcio.
Lesión, envenenamiento y procedimientos complicaciones: Los corticoesteroides sistémicos no están indicados para y por lo tanto no ser utilizados para tratar la lesión cerebral traumática. Un gran estudio aleatorizado multicéntrico en pacientes administrados con corticosteroides después de lesión en la cabeza importante reveló un mayor riesgo de mortalidad en el grupo de corticosteroides en comparación con el grupo placebo.
Otros: Aspirina y antiinflamatorios no esteroideos deben usarse con precaución en combinación con corticosteroides (ver interacciones con otros medicamentos, tabla 2, AINES)
Contiene alcohol bencílico en el diluyente que lo acompañando para los viales de 500 mg. Se ha reportado que el alcohol bencílico puede ser asociado a un "jadeando síndrome fatal" en recién nacidos prematuros (ver Precauciones, uso pediátrico).
Efectos sobre la fertilidad: Estudios en animales sobre los efectos de la metilprednisolona no mostró un impacto adverso sobre la fertilidad en las ratas hembras y machos tratadas con methylprednisolone aceponate en dosis subcutáneas de hasta 0,1 mg/kg/día, aunque hubo un aumento en el número de fetos no viables. Otros corticosteroides han demostrado afectar la fertilidad y reducir la viabilidad embrionaria en estudios en ratones y ratas.
Uso en embarazo: Categoría A.
Metilprednisolona Sódico succinato puede usarse durante el embarazo sólo si es claramente necesario.
Algunos corticosteroides cruzan fácilmente la placenta. Se ha reportado una mayor incidencia de peso bajo al nacer en recién nacidos de madres que recibieron corticosteroides.
Infantes expuestos en el útero a sustanciales dosis de corticosteroides deben ser cuidadosamente observados y valorados para detectar signos de insuficiencia suprarrenal.
Se han observado las cataratas en los infantes recién nacidos, de madres tratadas con corticosteroides, a largo plazo durante el embarazo.
El alcohol bencílico puede cruzar la placenta (ver Precauciones, uso pediátrico).
Uso en lactancia: Los corticosteroides se excretan en la leche materna.
Los corticosteroides distribuidos a la leche materna pueden suprimir el crecimiento e interfiere con la producción de glucocorticoides endógenos en lactantes. Puesto que no se han realizado estudios reproductivos adecuados en humanos con glucocorticoides, estos medicamentos deben ser administrados a madres lactantes solamente si los beneficios de la terapia son juzgados, mayores que los riesgos potenciales para el lactante.
Uso pediátrico: Contiene alcohol bencílico en el diluyente que lo acompaña para los viales de 500 mg. El alcohol bencílico está asociado con efectos adversos severos, incluyendo "síndrome de jadeo ", en pacientes pediátricos. La cantidad mínima de alcohol bencílico en que puede ocurrir toxicidad es desconocida. El riesgo de toxicidad de alcohol bencílico depende de la cantidad administrada y de la capacidad hepática de desintoxicar los químicos. Los bebés prematuros y bajo peso al nacer, así como pacientes que reciben dosis altas, pueden ser más propensos a desarrollar toxicidad. Los profesionales de la administración de este y otros medicamentos que contengan alcohol bencílico deben considerar la carga metabólica diaria combinada del alcohol bencílico de todas las fuentes. El crecimiento y el desarrollo de bebés y niños en tratamiento prolongado con corticosteroides deben ser observados cuidadosamente. El crecimiento puede ser suprimido en los niños que reciben dosis divididas a largo plazo, diariamente, la terapia glucocorticoide y el uso de tal régimen deben limitarse a las indicaciones más urgentes. La terapia glucocorticoide del alterno- día generalmente evita o minimiza este efecto secundario.
Bebés y niños en tratamiento prolongado con corticosteroides están en especial riesgo de la elevación de la presión intracraneal
Dosis altas de corticoides pueden producir pancreatitis en niños.
Uso en ancianos: Se recomienda precaución con el tratamiento de corticosteroide prolongado en los ancianos, debido a un potencial riesgo para la osteoporosis, así como aumento del riesgo de retención de líquidos con la hipertensión resultante posible.
Uso en insuficiencia renal: Los corticosteroides deben utilizarse con precaución en pacientes con insuficiencia renal.
Efectos sobre la capacidad para conducir y utilizar máquinas: El efecto de los corticosteroides sobre la capacidad para conducir o utilizar maquinaria no ha sido sistemáticamente evaluado. Efectos indeseables, como mareos, vértigo, alteraciones visuales y fatiga son posibles después del tratamiento con corticosteroides. Si se ve afectado, los pacientes no deben conducir o manejar maquinaria.
ADVERTENCIA: Se ha reportado que el alcohol bencílico (que figura en el diluyente que lo acompañando para los viales de 500 mg) puede estar asociado al síndrome de “jadeo fatal” en recién nacidos prematuros (ver Precauciones, uso pediátrico).
Se debe disminuir o discontinuar gradualmente la dosificación, cuando la droga se ha administrado por más de unos pocos días. Si un período espontáneo de recaída ocurre en una condición crónica, debe suspenderse el tratamiento. Estudios de laboratorio de rutina, tales como análisis de orina, dos horas de glucemia postprandial, determinación de la presión arterial y peso corporal y una radiografía de tórax debe hacerse a intervalos regulares durante la terapia prolongada. Debe vigilarse el estado del tracto GI superior en pacientes con antecedentes de ulceración o dispepsia significativa.
Neumonía por Pneumocystis jiroveci: Para pacientes diagnosticados con neumonía por Pneumocystis jiroveci (PCP), que presenta con una Pa02 (presión de oxígeno arterial) inferior a 55 mm Hg en la estancia de aire, o cuando la insuficiencia respiratoria se considera probable, debe ser administrado el régimen siguiente:
Administrar 40 mg de SOL-U-PRED por vía intravenosa cada seis 6 horas durante 5 a 7 días. Si hay mejoría, la prednisolone oral debe ser instituida con el siguiente régimen de ahusamiento:
• 60 mg (divide cuatro veces al día) por 2 días
• 50 mg (dividida dos veces al día) por 2 días
• 40 mg (dividida dos veces al día) por 2 días
• 30 mg (dividida dos veces al día) por 2 días
• 20 mg (dividida dos veces al día) por 2 días
• 15 mg (dividida dos veces al día) por 2 días
• 10 mg (dividida dos veces al día) por 2 días
• 5 mg (dividida dos veces al día) durante 2 días luego dejar.
El tratamiento con prednisolona debe durar un máximo de 21 días o hasta el final de la terapia antipneumocistis.
Los siguientes cuatro 4 puntos clínicos se deben considerar al usar corticosteroides adyuvantes para PCP relacionados con SIDA:
1. Adyuvante con corticosteroides deben iniciarse temprano (dentro de 72 horas de iniciar la terapia antipneumocistis).
2. El diagnóstico PCP debe confirmarse y descartar otros patógenos pulmonares debido a la posibilidad de enmascarar los síntomas de las infecciones no tratadas.
3. Junto con el tratamiento antipneumocistis en pacientes con una prueba PPD positiva actual o en otros pacientes de alto riesgo se debe iniciar terapia antimicrobacterial.
4. Adyuvante con corticosteroides deben iniciarse con la máxima dosis recomendada. La duración del tratamiento con esta dosis debe ser depende de ambos la severidad de la enfermedad y la respuesta clínica a la terapia. Tras una respuesta clínica satisfactoria un régimen de ahusamiento debe ser instituido. El uso de un régimen de ahusamiento disminuye el potencial de recaída tras la discontinuación de la terapia del corticoesteroide.
Esclerosis múltiple: En el tratamiento de las exacerbaciones agudas de la esclerosis múltiple, han demostrado ser eficaces dosis diarias de 200 mg de prednisolona durante una semana seguida por 80 mg cada tercer día durante 1 mes (4 mg de metilprednisolona es equivalente a 5 mg de prednisolona).
Resumen de dosis y recomendaciones de la administración:
1. Para el uso intravenoso:
|
Dosis |
Tiempo de administración |
|
500 mg |
por lo menos 30 minutos |
|
250 mg |
por lo menos 5 minutos |
|
125 mg |
por lo menos 5 minutos |
|
40 mg |
por lo menos 5 minutos |
2. Para el uso intramuscular: Las inyecciones intramusculares (250 mg o menos) debe ser inyectadas lentamente en un músculo grande.
Instrucciones para usar el sistema flip-off:
1. Asegurare que el polvo esté en la base del frasco y del tapón central.
2. Coloque el frasco sobre una superficie plana y estable y sujete con una mano.
3. Presione firmemente el activador de plástico con la palma de la otra mano para forzar el diluyente dentro del compartimiento inferior.
4. Mezcle la solución girando el frasco boca abajo varias veces. NO AGITE EL FRASCO.
5. Retire la lengüeta de plástico que cubre el centro del tapón.
6. Esterilizar la parte superior del tapón con un algodón embebido en alcohol.
7. Mientras en una superficie plana, inserte la aguja directamente a través del centro del tapón hasta que la punta es apenas visible. Invertir el frasco para permitir que la solución fluya en el compartimiento superior y retirar la dosis.
Reconstitución de SOL-U-PRED: SOL-U-PRED debe ser reconstituido con el diluyente cuando así lo disponga. Los productos de drogas parenterales deben inspeccionarse visualmente para materia particulada y decoloración antes de la administración, siempre que lo permita la solución y el envase. Se recomienda utilizar la solución reconstituida de SOL-U-PRED inmediatamente sobre la preparación.
El volumen de diluyente recomendado y la concentración resultante es como sigue:
|
Producto dosis |
Volumen Recomendado de diluyente |
Concentración Resultante |
|
500 mg |
8 mL |
62.5 mg/mL |
Preparación de las soluciones para infusión intravenosa: Para preparar soluciones para infusión intravenosa, primero preparar la solución para la inyección, como se indica arriba. Esta solución puede añadirse a la infusión intravenosa de glucosa 5%, infusión intravenosa de cloruro de sodio 0,9% o cloruro de sodio 0.9% y glucosa 5% infusión intravenosa; las adiciones resultantes deben usarse inmediatamente. Esta solución es para un solo uso.
Compatibilidad y estabilidad: Para evitar problemas de compatibilidad y estabilidad, siempre que sea posible que se recomienda que SOL-U-PRED (metilprednisolona succinato sódico) se administrase por separado de otros medicamentos y cualquier inyección IV, a través de una dispositivo para administración IV, microbureta o como una solución de "piggy-back" IV. La compatibilidad y estabilidad de metilprednisolona succinato sódico IV, ya sea en solución o en adiciones con otras drogas, es dependiente del pH, concentración, tiempo, temperatura y la capacidad de la metilprednisolona para solubilizarse.
Los medicamentos que son físicamente incompatibles en solución con metilprednisolona succinato sódico; incluyen, pero no se limitan a: sodio alopurinol, clorhidrato de doxapram, tigeciclina, clorhidrato de diltiazem, gluconato de calcio, bromuro de vecuronio, bromuro de rocuronio, cisatracurio besylate, glicopirrolato, propofol.
DOSIS Y ADMINISTRACIÓN:
Debido a las posibles incompatibilidades físicas, SOL-U-PRED no debe diluirse o mezclarse con otras soluciones.
SOL-U-PRED puede administrarse por inyección intravenosa o intramuscular o por infusión intravenosa, el método preferido para uso de emergencia inicial es la inyección intravenosa. Para administrar por inyección intravenosa (o intramuscular), preparar la solución como se indica. La dosis deseada, si 250 mg o menos, puede administrarse por vía intravenosa durante al menos 5 minutos. Las inyecciones intramusculares (250 mg o menos) deben ser inyectadas lentamente en un músculo grande.
Cuando la terapia de dosis alta se desea (es decir, más de 250 mg), la dosis recomendada de SOL- U-PRED es 30 mg/kg administrados por vía intravenosa durante al menos 30 minutos (ver Precauciones, efectos adversos y sobredosis). Esta dosis puede repetirse cada 4 a 6 horas hasta por 48 horas.
En general, las terapia de alta dosis de corticoesteroide debe continuarse solamente hasta que la condición del paciente se haya estabilizado; generalmente no más allá de 48 a 72 horas.
Aunque los efectos adversos asociados con la terapia de corticoides a corto plazo de dosis altas son infrecuentes, puede ocurrir ulceración péptica. Se puede indicar la terapia profiláctica de antiácidos.
En otras indicaciones, la dosis inicial variará de 10 a 500 mg de metilprednisolona dependiendo del problema clínico a tratar. Las dosis más grandes pueden ser necesarias para la gestión de corto plazo de condiciones severas, agudas. La inicial de la dosis, hasta 250 mg, debe ser dado intravenoso durante un período de al menos 5 minutos y si es mayor de 250 mg, luego durante al menos 30 minutos. Dosis subsecuentes se pueden administrar por vía intravenosa o intramuscular a intervalos dictados por la respuesta y estado clínico del paciente. La terapia corticoide es un complemento y no un reemplazo para la terapia convencional.
Dosificación puede reducirse para los bebés pero debería regirse más por la severidad de la condición y respuesta del paciente que por edad o tamaño. No debe ser inferior a 0,5 mg por kg cada 24 horas.
SOBREDOSIS:
Informes de toxicidad aguda y disturbios metabólicos con glucocorticoides son raros pero ocurren. No hay ningún síndrome clínico de sobredosificación aguda con SOL-U-PRED. La sobredosis aguda posiblemente puede agravar los estados de enfermedad preexistente como la ulceración del tracto gastrointestinal, alteraciones electrolíticas, infecciones, diabetes y edema. Repetidas dosis altas de metilprednisolona han causado necrosis hepática y un aumento en la amilasa. Bradiarritmias, arritmias ventriculares y paro cardíaco se han observado en casos de administración intravenosa de altas dosis de metilprednisolona.
Dosis repetidas frecuentes (diarias o varias veces por semana) durante un período prolongado pueden resultar en un estado cushingoide. Debe estar protegida la posibilidad contra de supresión suprarrenal por disminución gradual de la dosis durante un período de tiempo.
En caso de sobredosis, el tratamiento es sintomático y de apoyo, incluyendo la función respiratoria y cardiovascular. En toxicidad crónica, se debe supervisar de cerca los fluidos y electrolitos. Los niveles séricos no son clínicamente útiles.
FARMACOLOGÍA CLÍNICA:
Farmacodinámica: La metilprednisolona es un potente antiinflamatorio esteroide. Tiene una mayor potencia anti- inflamatoria que la prednisolona y aún menos tendencia que la prednisolona para inducir la retención de sodio y agua.
La metilprednisolona succinato sódico tiene el mismo metabolismo y acciones antiinflamatorias acciones que la metilprednisolona. Cuando se administra por vía parenteral y en cantidades equimolares, los dos compuestos son equivalentes en la actividad biológica. La potencia relativa de SOL-U-PRED, y la hidrocortisona succinato sódico, tal como se indica por la depresión de conteo de eosinófilos, después de la administración intravenosa, es por lo menos cuatro a uno. Este está en de acuerdo con la potencia oral relativa de metilprednisolona e hidrocortisona.
Farmacocinética: In vivo, las colinesterasas rápidamente hidrolizan metilprednisolona succinato sódico. En el hombre, la metilprednisolona forma un enlace débil disociable con la albúmina y transcortina; aproximadamente 40 a 90% de la droga se une.
El metabolismo de la metilprednisolona se produce por vía hepática y es cualitativamente similar al metabolismo del cortisol. Los principales metabolitos son 20 beta-hidroximetilprednisolona y 20-Beta-hidroxi-6-alfa-metil-prednisolona. Los metabolitos son excretados en la orina como glucuronides, sulfatos y compuestos no conjugados. Tras la administración intravenosa (IV) de metilprednisolona marcada con 14C, el 75% de la radiactividad total se recuperó en la orina en 96 horas, un 9% en heces después de 5 días y el 20% en la bilis.
Picos de niveles plasmáticos de metilprednisolona de aproximadamente 20 µg/mL se alcanzan en soluciones IV de 30 mg/kg de peso corporal administrada en 20 minutos, o 1 g durante 30 a 60 minutos, mientras que los niveles de 42-47 µg/mL se miden después de una inyección de bolo endovenoso de 40 mg. Picos de los niveles plasmáticos de metilprednisolona de 34 µg/100 mL se miden después de 120 minutos después de 40 mg en inyección intramuscular (IM). El pico más bajo de los niveles plasmáticos de la metilprednisolona se alcanzan después de la inyección intramuscular antes que la administración IV. Sin embargo, el pico de máximo valor plasmático persiste durante un período de tiempo más largo después de la administración IM, dando como resultado cantidades equivalentes de metilprednisolona que llegan al plasma independiente de la vía de administración.
La vida media en el plasma de metilprednisolona es de 2.3 a 4 horas y parece ser independiente de la vía de administración. La vida media biológica es de 12 a 36 horas. La actividad intracelular de los glucocorticoides resulto en la variación marcada en el plasma y la vida media farmacológica. La actividad farmacológica persiste después de los niveles plasmáticos no son medibles.
La duración de la acción antiinflamatoria de los glucocorticoides equivale aproximadamente a la duración de la supresión del eje antiestrogénico-pituitario-suprarrenal (HPA).
DESCRIPCIÓN DEL FÁRMACO:
SOL-U-PRED contiene metilprednisolona succinato sódico. Estructura química:
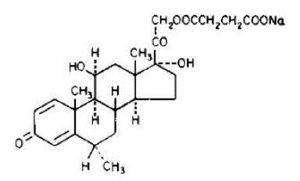
Metilprednisolona Succinato Sódico, se presenta como un sólido blanco, o caso blanco, inodoro, higroscópico, amorfo. Es muy soluble en agua y en el alcohol; es insoluble en cloroformo y es muy ligeramente soluble en acetona.
Metilprednisolona Succinato Sódico es tan extremadamente soluble en agua que puede ser administrado en un pequeño volumen de diluyente y está especialmente recomendado para uso intravenoso en las situaciones en que niveles elevados en la sangre de la metilprednisolona se necesitan rápidamente.
Cuando sea necesario, el pH de cada fórmula fue ajustado con hidróxido de sodio para que el pH de la solución reconstituida este dentro de la especificación USP, de 7 a 8 y la tonicidad para 500 mg /8 mL es de 0.40 osmolar (solución salina isotónica = 0.28 osmolar).
IMPORTANTE: usar solamente el diluyente que lo acompaña para reconstituir el Vial de SOL-U- PRED (que es agua bacteriostática para inyección con alcohol bencílico).
FORMAS DE PRESENTACIÓN Y CONTENIDO DEL ENVASE:
Caja de cartón con 1 vial de vidrio tipo I incoloro conteniendo polvo para solución inyectable + un vial de vidrio tipo I incoloro conteniendo diluyente.
Caja de cartón con 10 viales de vidrio tipo I incoloro conteniendo polvo para solución inyectable + 10 viales de vidrio tipo I incoloro conteniendo diluyente.
CONDICIONES DE ALMACENAMIENTO:
Almacenar a temperatura no mayor a 30 °C.
Usar dentro de las 48 horas después de la reconstitución. Guardar fuera del alcance y vista de los niños.
Consulte a su médico o químico farmacéutico para cualquier aclaración sobre la utilización de este producto.
Fecha de revisión: 28 de setiembre del 2015
Fabricado por:
United Biotech (P) Limited
Bagbania, Baddi-Nalagarh Road, Distt, Solan (HP) – 174 101 - INDIA
Importado y distribuido por:
PHARMACEUTICAL DISTOLOZA S.A.
PERIODO DE VALIDEZ:
SOL-U-PRED es estable durante al menos 24 meses desde la fecha de manufactura cuando se almacena en las condiciones de temperatura establecidas.
No sobrepasar la fecha de vencimiento indicada en el envase.
PRECAUCIONES ESPECIALES DE CONSERVACIÓN:
Almacenar el polvo estéril y la solución a una temperatura que no exceda los 30 °C y usar dentro de 48 horas después de la reconstitución.