
NUVARING
ETINILESTRADIOL, ETONOGESTREL
Anillo vaginal
, Caja,1 Anillo vaginal,
Para visualizar el contenido completo de la IPPA (información para prescribir amplia), deberá iniciar sesión.
COMPOSICIÓN CUALITATIVA Y CUANTITATIVA: NUVARING® contiene 11.7 mg de etonogestrel y 2.7 mg de etinilestradiol. El anillo libera etonogestrel y etinilestradiol a razón de 0.120 mg y 0.015 mg, en promedio, respectivamente, las 24 horas, durante un periodo de 3 semanas.
INDICACIONES TERAPÉUTICAS: Anticoncepción.
FORMA FARMACÉUTICA: Anillo vaginal. NUVARING® es un anillo flexible, transparente, incoloro a casi incoloro, con un diámetro externo de 54 mm y un diámetro transversal de 4 mm.
PROPIEDADES FARMACOCINÉTICAS:
• Etonogestrel:
Absorción: El etonogestrel que libera NUVARING® se absorbe rápidamente por la mucosa vaginal. Aproximadamente 1 semana después de la inserción, se alcanzan concentraciones séricas máximas de etonogestrel de alrededor de 1700 pg/mL Las concentraciones séricas presentan pequeñas fluctuaciones y disminuyen lentamente hasta alrededor de 1600 pg/mL después de una semana, 1500 pg/mL después de dos semanas y 1400 pg/mL al cabo de 3 semanas de uso. La biodisponibilidad absoluta es de alrededor del 100%, la cual es más elevada que luego de la administración por vía oral. Los niveles intrauterinos y cervicales de etonogestrel fueron medidos en un pequeño número de mujeres que estaban utilizando NUVARING® o un anticonceptivo oral que contenga 0.150 mg de desogestrel y 0.020 mg de etinilestradiol. Los niveles observados fueron comparativos.
Distribución: El etonogestrel se une a la albúmina sérica y a la globulina transportadora de hormonas sexuales (SHBG). El volumen de distribución aparente de etonogestrel es de 2,3 L/kg.
Metabolismo: El etonogestrel se metaboliza por las vías conocidas del metabolismo de esteroides. La depuración sérica es de alrededor de 3,5 L/h. No se observó interacción directa con la administración concomitante de etinilestradiol.
Eliminación: Los niveles séricos de etonogestrel disminuyen en dos fases. La fase de eliminación terminal se caracteriza por una vida media de aproximadamente 29 horas. El etonogestrel y sus metabolitos se excretan en una relación orina/bilis de alrededor de 1,7:1. La vida media de excreción de metabolitos es de alrededor de 6 días.
• Etinilestradiol:
Absorción: El etinilestradiol que libera NUVARING® se absorbe rápidamente por la mucosa vaginal. Aproximadamente 3 días después de la inserción, se alcanzan concentraciones séricas máximas de alrededor de 35 pg/mL y disminuyen a 19pg/mL después de una semana, 18 pg/mL después de dos semanas, y 18 pg/mL después de 3 semanas de uso. La biodisponibilidad absoluta es aproximadamente del 56%, la cual es comparable a la administración oral de etinilestradiol. Los niveles de etinilestradiol cervicales e intrauterinos fueron medidos en un pequeño número de mujeres que estaban utilizando NUVARING® o un anticonceptivo oral con un contenido de 0.150 mg de desogestrel y 0.020 mg de etinilestradiol. Los niveles observados fueron comparables.
Los niveles séricos de etinilestradiol fueron medidos en un estudio comparativo aleatorizado con NUVARING® (liberación diaria vaginal de EE de 0.015 mg), un parche transdérmico (norelgestromin/EE, liberación diaria de EE de 0.020mg) y un AOC (levonorgestrel/EE; liberación diaria de EE de 0.030 mg) durante un ciclo en mujeres saludables. La exposición sistémica mensual de etinilestradiol (AUC0-8)) de NUVARING® fue significativamente menor que la del parche y el AOC, siendo 10.9, 37.4 y 22.5 ng.h/mL, respectivamente.
Distribución: El etinilestradiol se une en gran medida pero inespecíficamente a la albúmina sérica. Se determinó un volumen de distribución aparente de alrededor de 15 L/kg.
Metabolismo: El etinilestradiol se metaboliza principalmente por hidroxilación aromática, pero se forma una gran variedad de metabolitos hidroxilados y metilados. Estos están presentes como metabolitos libres y como conjugados glucurónidos y sulfato. La depuración aparente es de alrededor de 35 L/h.
Eliminación: Los niveles séricos del etinilestradiol disminuyen en 2 fases. La fase de eliminación terminal se caracteriza por una gran variación individual en la vida media, lo cual da como resultado una mediana de vida media de aproximadamente 34 horas. El medicamento no se excreta sin cambios; los metabolitos del etinilestradiol se excretan en una relación orina: bilis de 1.3:1. La vida media de la excreción de metabolitos es de alrededor de 1,5 días.
PROPIEDADES FARMACODINÁMICAS:
Grupo farmacoterapéutico (ATC): G02BB01 Anillo vaginal con progestágeno y estrógeno.
Mecanismo de acción: NUVARING® contiene etonogestrel y etinilestradiol. El etonogestrel en un progestágeno derivado de la 19-nortestosterona y se une con gran afinidad a los receptores de la progesterona en los órganos blanco. El etinilestradiol es un estrógeno muy utilizado en productos anticonceptivos. El efecto anticonceptivo de NUVARING® se basa en varios mecanismos, de los cuales el más importante es la inhibición de la ovulación.
Se realizaron estudios clínicos en mujeres entre 18 y 40 años de edad. En estos estudios el Índice Pearl total para cantidades de NUVARING® de 0.96 (95% CI: 0.64-1.39) y 0.64 (95% CI: 0.35-1.07) para el análisis ITT y PP, respectivamente.
Estos valores fueron similares a los índices Pearl obtenidos en los estudios comparativos para el AOC de 0.150/0.030 mg de levonorgestrel/etinilestradiol (LNG/EE) y el AOC de 3/0.030 mg de drosperinona/etinilestradiol (DRSP/EE).
Los anticonceptivos combinados de administración oral tienen, además de la protección contra el embarazo, muchas propiedades positivas las cuales, en conjunto con las propiedades negativas (Ver Precauciones, efectos indeseables), pueden ser útiles en la decisión del método de control de natalidad a utilizar. El ciclo es más regular y la menstruación es a menudo menos dolorosa y el sangrado es menor. Esto último puede resultar en una disminución en la ocurrencia de deficiencia de hierro. Aparte de esto, hay evidencia de una disminución del riesgo de cáncer endometrial y cáncer ovárico. Adicionalmente, los AOCs de dosis más altas (0.05 mg EE) han mostrado evidencia de reducir la incidencia de quistes ováricos, enfermedad inflamatoria pélvica, enfermedad benigna del seno, y embarazo ectópico. Se requiere confirmación para establecer si estos beneficios también aplican a los anticonceptivos hormonales de dosis más bajas.
Patrón de sangrado: Se compararon las características del sangrado de NUVARING® con las de un AOC que contiene 30 µg de EE/150 µg de LNG en más de 1000 mujeres durante un año. Los resultados de este estudio demuestran que la incidencia de sangrado limitado exclusivamente al periodo sin uso de hormonas fue significativamente menor en las usuarias de NUVARING®.
Además, la incidencia de sangrado restringido exclusivamente al periodo libre de hormonas fue significativamente más alto en las usuarias de NUVARING®
Efectos sobre la densidad mineral ósea: En un estudio se evaluaron los efectos de NUVARING® (n=76) sobre la densidad mineral ósea (DMO) en comparación con un dispositivo intrauterino (DIU) no hormonal (n=31) en mujeres durante un periodo de dos años. No se observaron efectos adversos sobre la masa ósea.
Población pediátrica: La seguridad y eficacia de NUVARING® en adolescentes menores de 18 años de edad no han sido estudiadas.
CONTRAINDICACIONES: NUVARING® no deberá ser utilizado en presencia de cualquiera de las condiciones que se enumeran a continuación. En el caso de aparecer por primera vez cualquiera de estas condiciones durante el uso de NUVARING®, se lo deberá extraer de inmediato.
• No debe utilizarse en mujeres fumadoras mayores de 35 años.
• Presencia o antecedentes de trombosis venosa, con o sin embolismo pulmonar.
• Presencia o antecedentes de trombosis arterial (por ejemplo accidente cerebrovascular, infarto del miocardio) o pródromos de una trombosis (por ejemplo angina de pecho o accidente isquémico transitorio).
• Predisposición conocida a la trombosis venosa o arterial, con o sin afectación hereditaria tal como la resistencia a la proteína C activada (PCA), la deficiencia de antitrombina-III, deficiencia de proteína C, deficiencia de proteína S, hiperhomocisteinemia y anticuerpos antifosfolípidos (anticuerpos anticardiolipina, anticoagulante lúpico).
• Cirugía mayor con inmovilización prolongada (Ver Advertencias y precauciones de uso).
• Antecedentes de migraña con síntomas neurológicos focales.
• Diabetes mellitus con compromiso vascular.
• La presencia de un factor de riesgo severo o de múltiples factores de riesgo para trombosis venosa o arterial también puede constituir una contraindicación (ver Advertencias y precauciones especiales de uso).
• Pancreatitis o antecedentes de la misma si está asociada con hipertrigliceridemia severa.
• Presencia o antecedentes de enfermedad hepática severa en la medida en que los valores de la función hepática no se hayan normalizado.
• Presencia o antecedentes de tumores hepáticos (benignos o malignos).
• Conocimiento o sospecha de malignidades de los órganos genitales o las mamas influenciadas por los esteroides sexuales.
• Sangrado vaginal no diagnosticado.
• Conocimiento o sospecha de embarazo.
• Hipersensibilidad a la sustancia activa o a cualquiera de los componentes de NUVARING®.
NUVARING® está contraindicado para uso con el régimen de combinación de medicamentos contra virus de la hepatitis C (VCU) ombitasvir/paritaprevir/ritonavir con o sin dasabuvir (ver Advertencias y Precauciones de uso).
FERTILIDAD, EMBARAZO Y LACTANCIA:
Fertilidad: NUVARING® está indicado para la prevención del embarazo. Si la mujer quiere dejar de utilizar NUVARING® porque quiere quedar embarazada, debe advertírsele que espere hasta que tenga un periodo natural antes de tratar de concebir, ya que esto le ayudará a calcular cuando será el nacimiento del bebé.
Embarazo: NUVARING® no está indicado durante el embarazo. En el caso de que ocurra un embarazo con NUVARING® in situ, se deberá extraer el anillo. Sin embargo, estudios epidemiológicos extensos no revelaron un aumento del riesgo de defectos de nacimiento en los hijos de mujeres que usaban AOCs antes del embarazo, ni de efecto teratogénico cuando los AOCs fueron utilizados en forma inadvertida durante los primeros meses del embarazo. Si bien esto probablemente se aplica a todos los AOCs, no resulta claro si también es el caso de NUVARING®.
Un estudio clínico en un pequeño número de mujeres mostró que a pesar de la administración intravaginal, las concentraciones intrauterinas de los esteroides anticonceptivos de NUVARING® son similares a los niveles observados en las usuarias de AOCs (Ver Propiedades farmacocinéticas). No se ha informado experiencia clínica sobre los resultados de embarazos expuestos a NUVARING®.
Lactancia: Los estrógenos pueden influir en la lactancia debido a que estos pueden reducir la cantidad de leche materna y modificar su composición. Por consiguiente, en general no se deberá recomendar el uso de NUVARING® hasta finalizar el periodo de lactancia materna. Pueden excretarse en la leche materna pequeñas cantidades de los esteroides anticonceptivos y/o sus metabolitos; sin embargo, no se ha demostrado que ello afecte de manera adversa la salud del lactante.
EFECTOS SOBRE LA CAPACIDAD PARA CONDUCIR VEHÍCULOS Y OPERAR MAQUINARIA: Con base en el perfil farmacodinámico, se espera que NUVARING® no tenga influencia en la habilidad para conducir y operar maquinaria.
EVENTOS ADVERSOS: Los eventos adversos más graves asociados con el uso de anticonceptivos hormonales son enunciados en la Sección Advertencias.
En la tabla siguiente se listan otros efectos colaterales que han sido informados en usuarias de NUVARING®. Los términos MedDRA (Versión 11.0) más apropiados para describir ciertos eventos adversos se encuentran en la tabla.
Todos los eventos adversos están listados por clase órgano sistémica y frecuencia: Común (≥1/100 a < 1/10), no común (<1/100 a ≥ 1/1000), raro (≥1/10,000 a < 1/1,000) y no conocido (no puede ser estimado a partir de los datos disponibles).
|
Clasificación por sistema de órganos |
Comunes |
No comunes |
Raros |
No conocido1 |
|
Infecciones e infestaciones. |
Infección vaginal. |
Cervicitis, cistitis, infección del tracto urinario. |
||
|
Trastornos del sistema inmune |
Hipersensibilidad |
|||
|
Trastornos de metabolismo y nutrición |
Aumento del apetito. |
|||
|
Trastornos psiquiátricos |
Depresion, disminución de la libido. |
Ánimo alterado. |
||
|
Trastornos del sistema nervioso |
Dolor de cabeza, migraña. |
Mareo, hipoestesia. |
||
|
Trastornos oculares |
Trastornos visuales. |
|||
|
Trastornos vasculares |
Oleadas de calor. |
Tromboembolismo venoso3 Tromboembolismo arterial3 |
||
|
Trastornos gastrointestinales |
Dolor abdominal, nausea. |
Distensión abdominal, diarrea, vomito, constipación. |
||
|
Trastornos en piel y tejidos subcutáneos |
Acné. |
Alopecia, eczema, prurito, rash. |
Urticaria |
|
|
Trastornos en tejido musculoesquelético y conectivo |
Dolor de espalda, espasmos musculares, dolor en extremidad. |
|||
|
Trastornos renales y urinarios |
Disuria, urgencia miccional, polaquiuria. |
|||
|
Trastornos en el sistema reproductivo y senos |
Sensibilidad en los senos, prurito genital femenino, dismenorrea, dolor pélvico, flujo vaginal. |
Amenorrea, malestar en los senos, aumento de masa de los senos, pólipos de cuello uterino, sangrado coital, dispareunia, ectropión del cuello del útero, enfermedad fibroquística de la mama, menorragia, metrorragia, incomodidad pélvica, síndrome premenstrual, espasmos uterinos, sensación de ardor vaginal, olor vaginal, dolor vaginal, molestia vulvovaginal, sequedad vulvovaginal. |
Trastornos en el pene2. Galactorrea. |
|
|
Trastornos generales y condiciones del sitio de administración |
Fatiga, irritabilidad, malestar, edema, sensación de cuerpo extraño. |
|||
|
Investigaciones |
Aumento de peso. |
Aumento de la presión sanguínea. |
||
|
Lesiones traumáticas, intoxicaciones y complicaciones del procedimiento terapéutico |
Malestar de dispositivos médicos, expulsión del dispositivo vaginal anticonceptivo. |
Complicación del dispositivo anticonceptivo, rotura del dispositivo. |
||
|
1) Listado de los eventos adversos basados en notificaciones espontáneas. No es posible determinar la frecuencia exacta. 2) Trastornos del pene “incluye los informes de reacción local en el pene”. 3) Incidencia en los estudios de cohorte observacional: ≥ 1/10000 a < 1/1000 mujeres-años. |
||||
INTERACCIÓN CON OTROS MEDICAMENTOS Y OTRAS FORMAS DE INTERACCIÓN:
Interacciones con otros medicamentos:
Nota: La información para prescribir de medicamentos concomitantes deberá ser consultada para identificar interacciones potenciales.
Las interacciones entre anticonceptivos hormonales y otros medicamentos pueden dar lugar a hemorragia inesperada y/o falla anticonceptiva. Se han comunicado las siguientes interacciones en la literatura.
Metabolismo hepático: Pueden producirse interacciones con medicamentos o herbales que inducen enzimas microsomales, específicamente enzimas citocromo P450 (CYP) los cuales pueden dar como resultado un aumento de la depuración que reduce las concentraciones plasmáticas de las hormonas sexuales y podrían reducir la efectividad de anticonceptivos hormonales combinados, incluyendo NUVARING®.
Estos productos incluyen fenitoína, fenobarbital, primidona, bosentan, carbamazepina, rifampicina, y posiblemente también oxcarbazepina, topiramato, felbamato, griseofulvina, algunos inhibidores de proteasa de VIH (por ejemplo ritonavir) e inhibidores de transcriptasa reversa (por ejemplo efavirenz) y productos que contienen hierba de San Juan).
La inducción enzimática puede ocurrir después de unos pocos días de tratamiento. La inducción enzimática máxima es generalmente observada dentro de unas pocas semanas. Después de la discontinuación de la terapia con medicamentos, la inducción enzimática puede durar alrededor de 28 días.
Cuando son coadministrados con anticonceptivos hormonales, muchas combinaciones de inhibidores de proteasa de VIH (por ejemplo nelfinavir) e inhibidores de transcriptasa reversa no nucleósidos (por ejemplo nevirapina) y/o combinaciones con medicamentos para tratamiento contra virus de Hepatitis C (VHC) (por ejemplo boceprevir, telaprevir) pueden incrementar o reducir concentraciones plasmáticas de progestinas, incluyendo etonogestrel, o estrógeno.
El efecto neto de estos cambios podría ser clínicamente relevante en algunos casos. Las mujeres que reciben algunos de los productos inductores de la actividad enzimática hepática o productos herbales deberán ser informadas sobre la posible reducción de la eficacia de NUVARING®. Un método anticonceptivo de barrera deberá ser usado junto con NUVARING® durante la administración de medicamentos inductores de enzimas hepáticas y por 28 días después de su descontinuación.
Nota: NUVARING® no debe usarse con diafragma, capuchón cervical o condón femenino.
Si la administración concomitante del fármaco se extiende más allá de las 3 semanas de un ciclo con anillo, se debe insertar el siguiente anillo de inmediato sin dejar el periodo habitual sin uso del anillo.
Para mujeres en terapia de largo plazo con medicamentos inductores enzimáticos, debe ser considerado un método alternativo de anticoncepción que no sea afectado por medicamentos inductores enzimáticos.En un estudio de interacción farmacocinética, la administración oral de amoxicilina (875 mg, dos veces al día) o doxiciclina (200 mg el día 1, seguidos por 100 mg diarios) durante 10 días con el uso de NUVARING®, no afectó significativamente la farmacocinética del etonogestrel y el EE.
Los efectos de otros antibióticos en las concentraciones de etonogestrel o etinilestradiol no han sido evaluados.
La administración concomitante de inhibidores fuertes de CYP3A4 (por ejemplo ketoconazol, itraconazol, claritromicina) o inhibidores moderados de CYP3A4 (por ejemplo fluconazol, diltiazem, eritromicina) podrían incrementar las concentraciones séricas de estrógenos o progestinas, incluyendo etonogestrel. Basados en datos farmacocinéticos, es improbable que la administración vaginal de antimicóticos y espermicidas afecte la eficacia anticonceptiva y la seguridad de NUVARING®. Durante el uso concomitante de óvulos antimicóticos, el riesgo de rotura del anillo puede aumentar ligeramente (Ver Rotura del anillo).
Los anticonceptivos hormonales pueden interferir con el metabolismo de otros medicamentos. Por consiguiente, las concentraciones plasmáticas y tisulares pueden aumentar (por ej., la ciclosporina) o disminuir (p.ej, lamotrigina).
Durante los ensayos clínicos con el régimen de combinación de medicamentos contra hepatitis C (VHC) ombitasvir/paritaprevir/ritonavir con y sin dasabuvir, las elevaciones de ALT superiores a 5 veces el límite superior normal (LSN) fueron significativamente más frecuentes en las mujeres que utilizan medicamentos que contienen etinilestradiol tales como los anticonceptivos hormonales combinados. NUVARING® debe suspenderse antes de iniciar el tratamiento con el régimen de combinación de fármacos ombitasvir/paritaprevir/ritonavir con o sin dasabuvir (ver Contraindicaciones e Interacción con otros medicamentos y otras formas de interacción). NUVARING® puede reiniciarse aproximadamente 2 semanas después de la finalización del tratamiento con el régimen de combinación de medicamentos.
Pruebas de laboratorio: El uso de esteroides anticonceptivos puede incidir en los resultados de determinadas pruebas de laboratorio, incluyendo los parámetros bioquímicos de las funciones hepática, tiroidea, suprarrenal y renal, los niveles plasmáticos de proteínas transportadoras (por ej. globulina transportadora de corticoesteroides y globulina transportadora de hormonas sexuales), fracciones lipídicas/lipoproteicas, parámetros del metabolismo de los carbohidratos y parámetros de la coagulación y fibrinólisis. En general, los cambios permanecen dentro del rango de valores de laboratorio normales.
Interacción con tampones: Los datos farmacocinéticos demuestran que el uso de tampones no afecta la absorción sistémica de las hormonas liberadas por NUVARING®. En raras ocasiones NUVARING® podría ser expulsado al retirar un tampón (ver sección Desviaciones del régimen recomendado ‘Qué hacer si el anillo estuvo temporalmente fuera de la vagina’).
DATOS DE SEGURIDAD PRECLÍNICOS: Los datos preclínicos con etonogestrel y etinilestradiol no revelaron un peligro especial para los seres humanos de acuerdo con los estudios convencionales de farmacología de seguridad, toxicidad de dosis repetidas, genotoxicidad, potencial carcinogénico y toxicidad reproductiva. Sin embargo, se deberá tener en cuenta que los esteroides sexuales pueden promover el crecimiento de ciertos tejidos y tumores hormonodependientes.
Componentes:
Lista de excipientes:
– Copolímero etilenvinilacetato,
– 28% vinilacetato;
– Copolímero etilenvinilacetato,
– 9% vinilacetato;
– Estearato de Magnesio.
ADVERTENCIAS Y PRECAUCIONES DE USO:
Advertencias: Si se presentan cualquiera de las condiciones/factores de riesgo mencionados a continuación, se deberán considerar los beneficios del uso de NUVARING® frente a los posibles riesgos para cada mujer en particular y discutirlos con la paciente antes de que decida comenzar a utilizarlo. En el caso de que se agrave, exacerbe o aparezca por primera vez cualquiera de estas condiciones o factores de riesgo, la mujer deberá consultar al médico. El médico deberá, entonces, decidir si se debe descontinuar su uso.
1. Trastornos circulatorios
• El uso de anticonceptivos hormonales combinados (AHCs) ha sido asociado con la ocurrencia de trombosis venosa (trombosis venosa profunda y embolismo pulmonar) y trombosis arterial y complicaciones asociadas, algunas veces con consecuencias fatales. El uso de AHCs conlleva mayor riesgo de tromboembolismo venoso (TEV) en comparación con el no uso.
El mayor riesgo de TEV es más elevado durante el primer año de uso de un AHC. Los datos de un gran estudio de seguridad prospectivo, de cohorte de varios anticonceptivos orales combinados (AOCs) sugiere que el riesgo incrementado en comparación con el de las no usuarias de AOCs es mayor durante los primeros 6 meses de uso de los AOC y está presente después de iniciar un AOC o reiniciar (Seguido de un intervalo libre de píldoras, de 4 semanas o mayor) el mismo AOC o un AOC diferente.
Este riesgo aumentado de TEV, es inferior al riesgo en el embarazo, el cual se calcula que es de 5 a 20 casos cada 10.000 años-mujer (WY, por sus siglas en inglés). El TEV es fatal en el 1-2% de los casos.
• La figura a continuación muestra el riesgo de desarrollar un TEV para mujeres que no están embarazadas y que no usan AHCs, para mujeres que utilizan AHC, mujeres embarazadas, y para mujeres en periodo de postparto.
Para poner en perspectiva el riesgo de desarrollar TEV: Si 10.000 mujeres que no están embarazadas y que no utilizan AHCs son seguidas durante un año, entre 1 y 5 de estas mujeres desarrollarán un TEV.
Probabilidad de desarrollar un TEV:
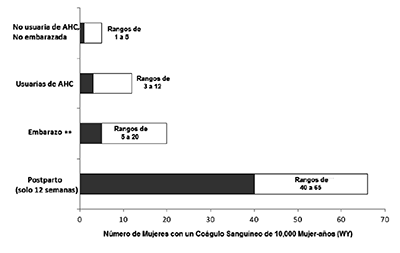
* AHC = Anticonceptivos hormonales combinados
** Según duración del embarazo en los estudios de referencia. Con base en un modelo de suposición que la duración del embarazo es nueve meses, la tasa es 7 a 27 por 10.000 WY.
• En estudios requeridos o patrocinados por agencias regulatorias, las usuarias de NUVARING® tuvieron un riesgo de TEV similar a las usuarias de AOCs (Ver tabla a continuación sobre tasas de riesgo ajustadas).
El estudio Transatlántico de Vigilancia Activa en Seguridad Cardiovascular de NUVARING® (TASC, por sus siglas en inglés), un gran estudio prospectivo observacional, investigó el riesgo de TEV para nuevas usuarias, en intercambio de otros métodos, y aquellas que reinician NUVARING® y AOCs en una población que es representativa de las usuarias clínicas de rutina.
Las mujeres fueron monitoreadas por 24 a 28 meses. Los resultados mostraron un riesgo similar de TEV entre usuarias de NUVARING® (Incidencia de TEV de 8.3 por 10.000 WY) y mujeres utilizando AOCs (Incidencia de TEV de 9.2 por 10.000 WY). Para mujeres utilizando AOCs, excluyendo desogestrel (DSG), gestodeno (GSD) y drospirenona (DRSP), la incidencia de TEV fue de 8.5 por 10.000 WY.
• Un estudio retrospectivo de cohorte utilizando datos de los 4 planes de salud en los Estados Unidos (“Estudio financiado por la FDA”) mostró una incidencia de TEV para nuevas usuarias de NUVARING® de 11.4 eventos por 10.000 WY y para nuevas usuarias de un AOC que contenía levonogestrel (LNG) de 9.2 eventos por 10.000 WY.
Riesgo estimado de tromboembolismo venoso (riesgo relativo) en usuarias de NUVARING® en comparación con usuarias de Anticonceptivos Orales Combinados (AOCs).
|
Estudio Epidemiológico (Autor, Año de Publicación) Población estudiada |
Producto (s) comparador |
Hazard Ratio (HR) (95% CI) |
|
TASC (Dinger, 2012) Nuevas usuarias, en intercambio de otros métodos, y aquellas que reinician NUVARING® |
Todos los AOCs disponibles durante el periodo del estudio * |
HR†: 0.8 (0.5-1.5) |
|
AOCs disponibles, excluyendo anticonceptivos orales que contenían DSG-, GSD-, DRSP |
HR†: 0.9 (0.4-2.0) |
|
|
"Estudio financiado por la FDA" (Sidney, 2011) Primer uso de un anticonceptivo hormonal combinado (CHC) durante el periodo de estudio |
AOCs disponibles durante el periodo del estudio § LNG/0.03 mg etinil estradiol |
HR¶: 1.09 (0.55-2.16) HR¶: 0.96 (0.47-1.95) |
|
* Incluye AOCs que contienen bajas dosis de los siguientes progestinas: acetato de clormadinona, acetato de ciproterona, desogestrel, dienogest, drospirenona, diacetato de etinodiol, gestodeno, levonorgestrel, noretindrona, norgestimato, o norgestrel † Ajustado por edad, IMC, tiempo de uso, e historia de TEV § Incluye dosis bajas de AOCs que contienen las siguientes progestinas: norgestimato, noretindrona, o levonorgestrel. ¶ Ajustado por edad, sitio, año de ingreso al estudio. |
||
• Muy raramente se han informado casos de trombosis en otros vasos sanguíneos, p. ej. venas y arterias hepáticas, mesentéricas, renales, cerebrales o retinales, en las usuarias de AHCs.
• Los síntomas de eventos trombóticos/tromboembólicos venosos o arteriales o de un accidente cerebrovascular pueden incluir: dolor y/o edema unilateral en miembros inferiores; dolor torácico severo repentino, con o sin irradiación al brazo izquierdo; dificultad respiratoria repentina; tos de comienzo súbito; cualquier cefalea inusual, severa, prolongada; pérdida repentina de la visión en forma parcial o total; diplopia; disartria o afasia, vértigo, síncope con o sin epilepsia focal, debilidad o entumecimiento muy marcado que afecta repentinamente un lado o una parte del cuerpo, trastornos motores, abdomen ‘agudo’.
• El riesgo de tromboembolismo venoso aumenta con:
– Aumento de la edad;
– Antecedentes familiares positivos (es decir, un hermano o progenitor que alguna vez haya tenido tromboembolismo venoso a una edad relativamente joven), Si se sospecha predisposición hereditaria, la mujer deberá ser derivada a un especialista para asesoramiento antes de que ella tome una decisión sobre el uso de cualquier anticonceptivo hormonal;
– Inmovilización prolongada, cirugía mayor, cualquier cirugía de miembros inferiores, o trauma mayor. En estos casos, se recomienda interrumpir el uso de anticonceptivos hormonales (en el caso de cirugía electiva por lo menos con cuatro semanas de anticipación) y no reanudarlo hasta dos semanas después de recuperar la movilidad por completo. Ver Contraindicaciones.
– Obesidad (índice de masa corporal superior a 30 kg/m2);
– Y posiblemente también con tromboflebitis superficial y venas varicosas. No hay consenso sobre el posible papel de estas condiciones en la etiología de la trombosis venosa.
• El riesgo de complicaciones tromboembólicas arteriales aumenta con:
– Aumento de la edad;
– el tabaquismo (el riesgo es mayor cuanto mayor sea el consumo de tabaco y la edad, especialmente en mujeres mayores de 35 años)
– Dislipoproteinemia;
– Obesidad (índice de masa corporal superior a 30 kg/m2);
– Hipertensión
– Migraña;
– Cardiopatía valvular;
– Fibrilación auricular;
– Antecedentes familiares positivos (es decir, un hermano o progenitor que alguna vez haya tenido tromboembolismo venoso a una edad relativamente joven), Si se sospecha predisposición hereditaria, la mujer deberá ser derivada a un especialista para asesoramiento antes de que ella tome una decisión sobre el uso de cualquier anticonceptivo hormonal;
• Los factores bioquímicos que pueden ser indicio de predisposición hereditaria o adquirida para trombosis venosa o arterial incluyen resistencia a la Proteína C Activada (PCA), hiperhomocisteinemia, deficiencia de antitrombina-III, deficiencia de proteína C, deficiencia de proteína S, anticuerpos antifosfolípidos (anticuerpos anticardiolipina, anticoagulante lúpico).
Otras condiciones médicas que han sido asociadas con eventos adversos circulatorios incluyen diabetes mellitus, lupus eritematoso sistémico, síndrome urémico hemolítico, enfermedad intestinal inflamatoria crónica (enfermedad de Crohn o colitis ulcerativa) y enfermedad de células falciformes.
• Debe considerarse el aumento de riesgo de tromboembolismo en el puerperio (Ver Embarazo y Lactancia)
• Un aumento de la frecuencia o la severidad de la migraña durante el uso de anticonceptivos hormonales (que puede ser prodrómico de un evento cerebrovascular) puede ser una razón para interrumpir de inmediato el uso de anticonceptivos hormonales.
• Debe advertirse a las mujeres que estén utilizando anticonceptivos hormonales combinados (AHC sobre contactar a su médico en caso de posibles síntomas de trombosis. En caso de trombosis sospechada o confirmada, el uso de AHC debe ser descontinuado. Debe iniciarse anticoncepción adecuada debido a la teratogenicidad de la terapia anticoagulante (cumarinas),
2. Tumores:
• El factor de riesgo más importante para cáncer de cuello de útero es la infección por VPH (Virus del papiloma humano) persistente. Algunos estudios epidemiológicos han indicado que el uso de AOCs a largo plazo puede contribuir aún más a este aumento del riesgo pero todavía existe controversia acerca del grado en el cual este hallazgo es atribuible a efectos confusos, por ej. screening cervical y conducta sexual, incluido el uso de anticonceptivos de barrera. Se desconoce la relación entre este efecto y NUVARING®.
• Un meta-análisis de 54 estudios epidemiológicos informó que existe un ligero aumento del riesgo relativo (RR = 1,24) de que se diagnostique cáncer de mama en mujeres que actualmente emplean AOCs. Este aumento del riesgo desaparece gradualmente durante el curso de los 10 años posteriores al cese del uso de AOCs. Debido a que el cáncer de mama es raro en mujeres de menos de 40 años, el aumento en el número de diagnósticos de cáncer de mama en usuarias actuales y recientes de AOCs es bajo en relación con el riesgo global de cáncer de mama. Los casos de cáncer de mama diagnosticados en usuarias de AOCs tienden a ser clínicamente menos avanzados que los diagnosticados en mujeres que nunca los utilizaron. El patrón observado de riesgo aumentado puede deberse a un diagnóstico más precoz de cáncer de mama entre las usuarias de AOCs, los efectos biológicos de los mismos o a una combinación de ambos.
• En raros casos, se han observado tumores hepáticos benignos y, aún más raramente, malignos, en usuarias de AOCs. En casos aislados, estos tumores han causado hemorragias intraabdominales con riesgo de vida. Por lo tanto, en el diagnóstico diferencial de usuarias de NUVARING® que presentaran dolor severo en abdomen alto, hepatomegalia o signos de hemorragia intraabdominal, se deberá considerar la existencia de un tumor hepático.
3. Hepatitis C:
• Durante los ensayos clínicos con el régimen de combinación de medicamentos contra hepatitis C (VHC) ombitasvir/paritaprevir/ritonavir con y sin dasabuvir, las elevaciones de ALT superiores a 5 veces el límite superior normal (LSN) fueron significativamente más frecuentes en las mujeres que utilizan medicamentos que contienen etinilestradiol tales como los anticonceptivos hormonales combinados. NUVARING® debe suspenderse antes de iniciar el tratamiento con el régimen de combinación de fármacos ombitasvir/paritaprevir/ritonavir con o sin dasabuvir (ver Contraindicaciones y Interacción con otros medicamentos y otras formas de interacción). NUVARING® puede reiniciarse aproximadamente 2 semanas después de la finalización del tratamiento con el régimen de combinación de medicamentos.
4. Otras condiciones:
• Las mujeres con hipertrigliceridemia, o antecedentes familiares de la misma, pueden tener mayor riesgo de pancreatitis durante el uso de anticonceptivos hormonales.
• Si bien en muchas mujeres que usan anticonceptivos hormonales se han observado pequeños aumentos de la presión arterial, rara vez estos son clínicamente relevantes. No ha sido establecida una relación definitiva entre el uso de anticonceptivos hormonales y la hipertensión clínica. Sin embargo, si durante el uso de NUVARING® se presenta hipertensión clínicamente significativa de manera sostenida, es prudente que el médico suspenda el uso del anillo y trate la hipertensión. Cuando se considere apropiado, se puede reanudar el uso de NUVARING® si se logran valores normales de la presión arterial con el tratamiento antihipertensivo.
• Se ha informado la manifestación o agravamiento de las siguientes condiciones tanto durante el embarazo como durante el uso de anticonceptivos hormonales, aunque no se ha demostrado en forma concluyente una asociación con su uso: ictericia y/o prurito relacionado con colestasis; formación de cálculos biliares; porfiria; lupus eritematoso sistémico; síndrome urémico hemolítico; corea de Sydenham; herpes gestacional; pérdida de la audición por otoesclerosis, angioedema (hereditario).
• Las alteraciones agudas o crónicas de la función hepática pueden requerir la interrupción del uso de NUVARING® hasta que los marcadores de la función hepática se normalicen. La recurrencia de ictericia colestática y/o prurito relacionado con colestasis, que aparecieron por primera vez durante el embarazo o coincidieron con el uso previo de esteroides sexuales requiere la discontinuación del anillo.
• Si bien los estrógenos y los progestágenos pueden tener un efecto sobre la resistencia periférica a la insulina y la tolerancia a la glucosa, no se ha demostrado la necesidad de alterar el régimen terapéutico en pacientes con diabetes que utilizan anticonceptivos hormonales en dosis bajas. Sin embargo, las mujeres con diabetes que usan NUVARING® deberán ser monitoreadas con cuidado, especialmente durante los primeros meses de uso.
• La enfermedad de Crohn y la colitis ulcerativa han sido reportadas en asociación con el uso de anticonceptivos hormonales.
• Ocasionalmente, puede presentarse cloasma, en especial en mujeres con antecedentes de cloasma gravídico. Las mujeres con tendencia al cloasma deberán evitar la exposición al sol o a los rayos ultravioleta durante el uso de NUVARING®.
• Si una mujer padece cualquiera de las siguientes condiciones no podrá insertarse NUVARING® en forma correcta o podrá de hecho perder el anillo: prolapso uterino, cistocele y/o rectocele, constipación severa o crónica.
En muy raras ocasiones se ha reportado que NUVARING® es insertado de forma inadvertida en la uretra y que posiblemente termine en la vejiga. Por tanto, la inserción incorrecta debe considerarse en el diagnóstico diferencial en caso de síntomas de cistitis.
• Durante el uso de NUVARING®, las mujeres ocasionalmente pueden experimentar vaginitis. No existen indicios de que la eficacia de NUVARING® se vea afectada por el tratamiento de la vaginitis, ni que el uso de NUVARING® afecte el tratamiento de la vaginitis (Ver Interacciones con otros medicamentos).
• En muy raras ocasiones ha sido reportado que el anillo se adhiera al tejido vaginal, necesitando remoción por un profesional de la salud. En algunos casos, cuando el tejido había crecido sobre el anillo, la eliminación fue lograda cortando el anillo sin incisión del tejido vaginal suprayacente.
• Observe cuidadosamente a las mujeres con historia de depresión y discontinúe NUVARING® si la depresión recurre o se empeora.
• Efectos sobre las globulinas transportadoras: El componente estrógeno puede elevar las concentraciones de globulina transportadora de tiroxina, globulina transportadora de hormonas sexuales y la globulina transportadora de cortisol. La terapia de reemplazo con hormonas tiroideas o cortisol puede necesitar reajuste.
• Síndrome de Shock Tóxico (SST): Casos de SST se han reportado por las usuarias de NUVARING®. El SST se ha asociado con los tampones y ciertos anticonceptivos de barrera, y, en algunos casos en los que las usuarias de NUVARING® también estaban usando tampones. No se ha establecido una relación causal entre el uso de NUVARING® y SST. Si una paciente exhibe signos o síntomas de SST, consideren la posibilidad de este diagnóstico e iniciar una evaluación médica adecuada y el tratamiento.
Examen médico/consulta médica: Antes de iniciar o reinstituir el uso de NUVARING® se deberá realizar una historia clínica completa (incluidos los antecedentes médicos familiares) y se deberá excluir la posibilidad de embarazo. La presión arterial y el examen físico deberán estar orientados por las contraindicaciones (Ver Contraindicaciones) y las advertencias (Ver Advertencias). Se deberá recomendar a la mujer que lea cuidadosamente el prospecto y que siga las recomendaciones proporcionadas. La frecuencia y la naturaleza de estas evaluaciones deberán basarse en la práctica clínica establecida y adaptarse a cada mujer.
Se deberá informar a las mujeres que NUVARING® no protege contra las infecciones por VIH (SIDA) y otras enfermedades de transmisión sexual.
Eficacia reducida: La eficacia de NUVARING® puede ser reducida en el evento de no-cumplimiento (Ver Desviaciones del régimen recomendado), o administración concomitante de medicamentos que reduzcan la concentración plasmática de etonogestrel (Ver Interacciones con otros medicamentos).
Disminución del control de los ciclos: Durante el uso de NUVARING® puede producirse sangrado irregular (manchado o sangrado inesperado). Si se producen irregularidades del sangrado después de ciclos previamente regulares durante el uso de NUVARING® de acuerdo con el régimen recomendado, entonces se deberán considerar causas no hormonales, y se indica aplicar medidas diagnósticas adecuadas para excluir una malignidad o embarazo. Estas pueden incluir legrado.
Durante el periodo sin anillo, puede no presentarse sangrado por supresión en algunas mujeres. Si NUVARING® ha sido utilizado de acuerdo con las instrucciones descritas en Posología y método de administración, es improbable que la mujer quede embarazada. Sin embargo, si NUVARING® no ha sido utilizado siguiendo estas instrucciones antes de la primera falta de sangrado por supresión o si se han producido dos faltas, se debe excluir la posibilidad de embarazo antes de continuar con el uso de NUVARING®.
Exposición masculina al etinilestradiol y etonogestrel: El alcance y posible papel farmacológico de la exposición de las parejas sexuales masculinas al etinilestradiol y etonogestrel por absorción a través del pene no han sido examinados.
Rotura del anillo: Raramente se ha informado rotura de NUVARING® durante el uso (ver Interacciones con otros medicamentos). Debido a que el núcleo de NUVARING® es sólido, su contenido se mantendrá intacto y la liberación de hormonas no se verá significativamente afectada. En el caso de rotura del anillo, es probable que el mismo sea expulsado (ver Desviaciones del régimen recomendado ‘Qué hacer si el anillo estuvo temporalmente fuera de la vagina’). En el caso de rotura de NUVARING®, la mujer deberá desechar el anillo y reemplazarlo con uno nuevo.
Expulsión: Se han informado casos en que NUVARING® ha sido expulsado, por ejemplo si el anillo no se ha insertado correctamente, durante la extracción de un tampón, durante la relación sexual, o en caso de estreñimiento crónico o grave. Por lo tanto, es una buena costumbre para la mujer, verificar regularmente la presencia de NUVARING® (por ejemplo antes y después de una relación sexual). Si NUVARING® es expulsado accidentalmente, la mujer deberá seguir las instrucciones indicadas en la Sección Desviaciones del régimen recomendado “¿Qué hacer si el anillo está temporalmente fuera de la vagina? ‘.
POBLACIONES ESPECIALES:
Población pediátrica: La farmacocinética de NUVARING® en mujeres adolescentes sanas post menárquicas menores de 18 años no ha sido estudiada.
Efecto de la insuficiencia renal: No se han realizado estudios para evaluar el efecto de la enfermedad renal en la farmacocinética de NUVARING®.
Efecto de la insuficiencia hepática: No se han realizado estudios para evaluar el efecto de la enfermedad hepática en la farmacocinética de NUVARING®. Sin embargo, las hormonas esteroides pueden ser mal metabolizadas en mujeres con función hepática alterada.
Grupos étnicos: No se han desarrollado estudios formales para evaluar la farmacocinética en grupos étnicos.
POSOLOGÍA Y MÉTODO DE ADMINISTRACIÓN:
Posología: Para alcanzar la efectividad anticonceptiva, NUVARING® debe ser utilizado según las indicaciones. (Ver Cómo utilizar NUVARING® y Cómo iniciar el uso de NUVARING®).
Población pediátrica: La seguridad y eficacia de NUVARING® en adolescentes menores de 18 años no ha sido estudiada.
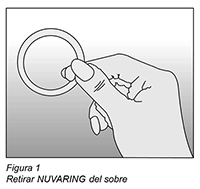
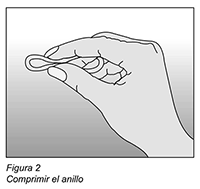
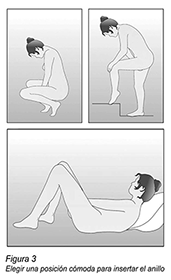
Como utilizar NUVARING®: NUVARING® puede ser insertado en la vagina por la misma mujer. El médico deberá informar a la mujer respecto de la forma de insertar y extraer NUVARING®. La mujer deberá elegir la posición que le sea más cómoda para su inserción, por ejemplo, de pie con una pierna levantada, en cuclillas o recostada. Deberá comprimir el anillo NUVARING® e insertarlo en la vagina hasta que lo sienta cómodo. La posición exacta de NUVARING® en la vagina no es decisiva para el efecto anticonceptivo del anillo (ver Figuras 1-4).
Una vez que NUVARING® haya sido insertado (ver Cómo iniciar el uso de NUVARING®) se deja en la vagina en forma continua durante 3 semanas. Recomiende a las pacientes verificar regularmente la presencia de NUVARING® en la vagina (por ejemplo antes y después de una relación sexual). Si NUVARING® es expulsado accidentalmente, la mujer deberá seguir las instrucciones dadas en la sección Desviaciones del régimen recomendado “¿Qué hacer si el anillo estuvo temporalmente fuera de la vagina?” (Para más información ver también la sección Expulsión.
NUVARING® debe ser extraído después de 3 semanas de uso el mismo día de la semana en el que el anillo fue insertado. Después de un periodo de una semana sin usar el anillo, se inserta otro anillo (por ejemplo, si NUVARING® se inserta un miércoles alrededor de las 22 horas, el anillo deberá ser extraído también un miércoles, 3 semanas después, aproximadamente a las 22 horas. El miércoles siguiente se deberá insertar un nuevo anillo). NUVARING® puede ser extraído enganchando el anillo con el dedo índice o sujetando el anillo entre los dedos índice y medio y tirando del mismo (Figura 5). El anillo usado deberá ser colocado en el sobre (mantener fuera del alcance de los niños y mascotas) y ser desechado. El sangrado por supresión usualmente comienza dos a tres días después de la extracción de NUVARING® y puede no haber finalizado completamente antes de insertar el siguiente anillo.
Uso con otros productos vaginales: NUVARING® puede interferir con la colocación y posición correctas de ciertos métodos de barrera femeninos como diafragma, capuchón cervical o condón femenino. Estos métodos no deben utilizarse como métodos de respaldo con NUVARING®.
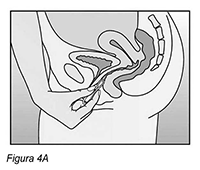
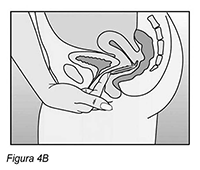
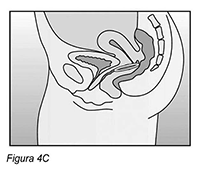
Insertar el anillo en la vagina con una mano (Figura 4A). Si es necesario, los labios pueden ser separados con la otra mano. Empujar el anillo hacia el interior de la vagina hasta que lo sienta cómodo (Figura 4B). Dejar el anillo insertado durante 3 semanas (Figura 4C).
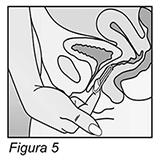
NUVARING® puede ser extraído enganchando el anillo con el dedo índice o sujetando el anillo entre los dedos índice y medio y tirando del mismo.
Cómo iniciar el uso de NUVARING®:
Sin uso de anticonceptivo hormonal en el ciclo precedente: NUVARING® debe ser insertado el primer día del ciclo natural de la mujer (es decir, el primer día de la menstruación). Se puede comenzar los días 2-5, pero durante el primer ciclo se recomienda el uso adicional de un método de barrera durante los primeros 7 días de uso de NUVARING®.
Cambio de un anticonceptivo hormonal combinado: La mujer deberá insertar NUVARING® como máximo al día siguiente del intervalo usual sin comprimidos, sin parche o con placebo del anticonceptivo hormonal combinado anterior. Si la mujer ha estado usando consistente y correctamente un método previo y si está razonablemente segura de que no está embarazada, también puede cambiar su método anticonceptivo hormonal combinado anterior en cualquier día del ciclo. El intervalo libre de hormonas del método anterior no debe extenderse más allá de su duración recomendada.
Cambio de un método con progestágeno solo (minipíldora, implante o inyección) o de un sistema intrauterino con liberación de progestágeno (SIU): La mujer puede cambiar de método, cualquier día si toma la minipíldora (De un implante o de un SIU debe ser el día de su extracción, o de un inyectable cuando deba ser la siguiente inyección) pero en todos estos casos, la mujer deberá utilizar un método de barrera adicional durante los primeros 7 días.
Después de un aborto en el primer trimestre: La mujer puede empezar inmediatamente. En este caso, no es necesario tomar medidas anticonceptivas adicionales. Si se considera que un cambio inmediato no es aconsejable, la mujer deberá seguir las recomendaciones proporcionadas en el punto ‘uso de anticonceptivo no hormonal en el ciclo precedente’. Mientras tanto, se le deberá recomendar el uso de un método anticonceptivo alternativo.
Luego del parto o de un aborto en el segundo trimestre: En el caso de mujeres en periodo de lactancia, ver Fertilidad, embarazo y lactancia. Se deberá recomendar a las mujeres que comiencen durante la cuarta semana posterior al parto o a un aborto en el segundo trimestre. Si se empieza más tarde, se deberá recomendar a la mujer que use un método de barrera adicional durante los primeros 7 días de uso de NUVARING®. Sin embargo, si ya ha tenido relaciones sexuales, deberá excluirse la posibilidad de embarazo o la mujer deberá esperar hasta su primer periodo menstrual, antes de comenzar a usar NUVARING®.
El riesgo aumentado de TEV (Tromboembolismo venoso) durante el periodo postparto debe ser considerado cuando se reinicie NUVARING®. (Ver Advertencias y precauciones de uso).
Desviaciones del régimen recomendado: La eficacia anticonceptiva y el control del ciclo pueden verse comprometidos si la mujer se desvía del régimen recomendado. Para evitar la pérdida de la eficacia anticonceptiva en el caso de desviación, se puede recomendar lo siguiente:
¿Qué hacer en el caso de un intervalo prolongado sin uso del anillo?
La mujer deberá insertarse un nuevo anillo apenas lo recuerde. Además, durante los 7 días siguientes deberá utilizar un método de barrera, como por ejemplo un condón masculino. Si ha mantenido relaciones sexuales durante el intervalo sin uso del anillo, se deberá considerar Ia posibilidad de un embarazo. Cuanto mayor sea el intervalo sin uso del anillo, mayor es el riesgo de embarazo.
¿Qué hacer si el anillo estuvo temporalmente fuera de la vagina?
NUVARING® deberá permanecer en la vagina en forma continua durante un periodo de 3 semanas. Si el anillo es expulsado accidentalmente, este puede ser lavado con agua fría a tibia (no caliente) y deberá ser reinsertado inmediatamente. Si NUVARING® ha estado fuera de la vagina durante menos de 3 horas, no disminuye la eficacia anticonceptiva. La mujer deberá volver a insertar el anillo cuanto antes, pero antes de las 3 horas.
Si NUVARING® ha estado o se sospecha que ha estado fuera de la vagina durante más de 3 horas en la primera o la segunda semana de uso, la eficacia anticonceptiva puede disminuir. La mujer deberá volver a insertar el anillo apenas lo recuerde. Se deberá utilizar un método de barrera, como por ejemplo un condón masculino, hasta que NUVARING® haya permanecido en la vagina en forma continua durante 7 días. Cuanto mayor sea el tiempo que NUVARING® haya estado fuera de la vagina y cuanto más cerca esté del intervalo sin uso del anillo, mayor es el riesgo de embarazo.
Si NUVARING® ha estado o se sospecha que ha estado fuera de la vagina por más de 3 horas durante la tercera semana del periodo de uso de tres semanas, la eficacia anticonceptiva puede disminuir. La mujer deberá desechar ese anillo y elegir una de las siguientes dos opciones:
1. Insertar un nuevo anillo inmediatamente
Nota: La inserción de un nuevo anillo dará inicio al siguiente periodo de uso de 3 semanas. La mujer puede no experimentar sangrado por supresión del ciclo anterior. Sin embargo, puede ocurrir manchado o sangrado inesperado.
2. Tener sangrado por supresión e insertar un nuevo anillo en un lapso no superior a 7 días después (7x24 horas) de la extracción o la expulsión del anillo anterior.
Nota: Sólo se deberá elegir esta opción si el anillo fue utilizado en forma continua durante los 7 días precedentes.
Si NUVARING® estuvo fuera de la vagina durante un periodo desconocido de tiempo, la posibilidad de embarazo debe ser considerada. Se debe realizar una prueba de embarazo antes de insertar un nuevo anillo.
¿Qué hacer en el caso de prolongación del periodo de uso del anillo?
Siempre y cuando NUVARING® haya sido utilizado durante 4 semanas como máximo, la eficacia anticonceptiva continúa siendo adecuada. La mujer puede mantener su intervalo de una semana sin uso del anillo y posteriormente insertarse uno nuevo. Si NUVARING® ha estado colocado durante más de 4 semanas, la eficacia anticonceptiva puede disminuir y se deberá excluir la posibilidad de embarazo antes de insertar un nuevo NUVARING®.
Si la mujer no ha cumplido con el régimen recomendado y posteriormente no se presenta hemorragia por supresión en el siguiente intervalo sin uso del anillo, se deberá excluir la posibilidad de embarazo antes de insertar un nuevo NUVARING®.
¿Cómo cambiar periodos o retrasar un periodo?
Para retrasar un periodo, la mujer puede insertar un nuevo anillo sin dejar un intervalo de descanso. Nuevamente, el siguiente anillo puede ser utilizado hasta 3 semanas. La mujer puede experimentar sangrado o manchado. A continuación, se reanuda el uso habitual de NUVARING® después del intervalo usual sin uso del anillo de una semana.
Para cambiar su periodo a otro día de la semana diferente al que la mujer está habituada con su esquema actual, se le puede recomendar que acorte el siguiente intervalo sin anillo cuantos días desee. Cuanto más corto sea el intervalo sin anillo, mayor será el riesgo de no tener sangrado por supresión y experimentar sangrado inesperado y manchado durante el uso del siguiente anillo.
SOBREDOSIS: No se han informado efectos nocivos serios luego de una sobredosis de anticonceptivos hormonales. Los síntomas que pueden presentarse en este caso son: náuseas, vómitos y, en jovencitas, hemorragia vaginal leve. No existen antídotos y el tratamiento deberá ser sintomático.
PRESENTACIÓN: Caja por 1 anillo vaginal (Reg. San. INVIMA 2008 M-0008375).
S-LPI-MK8342A-RNG-012017.
MERCK SHARP & DOHME
Bogotá, D.C. - Colombia
ALMACENAMIENTO:
Precauciones especiales de almacenamiento: Antes de la dispensación: 3 años, almacenar a 2 °C - 8 °C.
Al momento de la dispensación: El farmacéutico coloca la fecha de dispensación en la caja. El producto no deberá ser aplicado después de 4 meses desde la fecha de dispensación o la fecha de vencimiento, cualquiera que ocurra primero.
Después de la dispensación: 4 meses, almacenar a 2°C - 30 °C. Conservar en el envase original.
Naturaleza y contenido del envase: Sobre que contiene un NUVARING®. El sobre está hecho de papel de aluminio con una capa interior de polietileno de baja densidad y una capa exterior de poliéster. El sobre es resellable y a prueba de agua. El sobre está envasado junto con el prospecto en una caja de cartón impreso. Cada caja contiene 1 anillo.
Instrucciones de uso y manipulación, y eliminación: Ver Posología y método de administración. La persona a cargo de la dispensación debe indicar la fecha de venta en el envase. NUVARING® no deberá ser insertado después de transcurridos 4 meses desde la fecha de venta o la fecha de vencimiento, lo que ocurra primero.
Después de la extracción de NUVARING® este debe ser introducido en el sobre y desechado con la basura doméstica normal en una forma en la que se evite el contacto accidental. NUVARING® No debe ser arrojado al inodoro.