
APROVASC
AMLODIPINO, IRBESARTÁN
Comprimidos
Comprimidos, 150/5 mg/mg
Comprimidos, 300/5 mg/mg
Comprimidos, 300/10 mg/mg
COMPOSICIÓN CUALITATIVA Y CUANTITATIVA:
Cada COMPRIMIDO recubierto de APROVASC® 150 mg/5 mg contiene:
Irbesartán 150 mg
Amlodipino (como besilato 7,00 mg) 5 mg.
Excipientes: celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry blanco 03B28796 (hipromelosa, polietilenglicol 400 y dióxido de titanio E171 CI77891).
Cada COMPRIMIDO recubierto de APROVASC® 300 mg/5 mg contiene:
Irbesartán 300 mg
Amlodipino (como besilato 7 mg) 5 mg.
Excipientes: celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry amarillo 02G82676 (hipromelosa, polietilenglicol 400 y 8000, dióxido de titanio E171 CI77891 y óxido de hierro amarillo CI77492).
Cada COMPRIMIDO recubierto de APROVASC® 300 mg/10 mg contiene:
Irbesartán 300 mg
Amlodipino (como besilato 14 mg) 10 mg.
Excipientes: celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry blanco 03B28796 (hipromelosa, polietilenglicol 400, dióxido de titanio E171 CI77891).
Para consultar la lista completa de excipientes, ver sección Lista de excipientes.
Irbesartán:
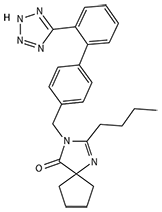
Nombre IUPAC:
2-butil-3-[p-(o-1H-tetrazol-5-ilfenil)benzil]-1,3-diazaspiro[4.4]non-1-en-4-ona
Amlodipino besilato:
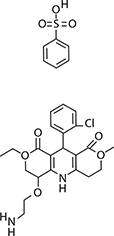
Nombre IUPAC:
3-etil-5-metil-2-(2-aminoetoximetil)-4-(2-chlorofenil)-1,4-dihidro-6-metil-3,5-piridinadicarboxilato
LISTA DE EXCIPIENTES:
APROVASC® 150 mg/5 mg comprimido recubierto.
Cada comprimido recubierto contiene:
Irbersartán 150 mg.
Amlodipino (como besilato 7 mg) 5 mg.
Excipientes:
celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry blanco 03B28796 (hipromelosa, polietilenglicol 400, dióxido de titanio E171 CI77891) c.s.
APROVASC® 300 mg/10 mg comprimido recubierto:
Cada comprimido recubierto contiene:
Irbersartán 300 mg;
Amlodipino (como besilato 14 mg) 10 mg.
Excipientes:
Celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry blanco 03B28796 (hipromelosa, polietilenglicol 400, dióxido de titanio E171 CI77891) c.s.
APROVASC® 300 mg/5 mg comprimido recubierto:
Cada comprimido recubierto contiene:
Irbersartán 300 mg.
Amlodipino (como besilato 7.00 mg) 5 mg.
Excipientes:
Celulosa microcristalina, croscarmelosa sódica, hipromelosa, dióxido de silicio, estearato de magnesio, Opadry Amarillo 02G82676 (hipromelosa, polietilenglicol 400 y 8000, dióxido de titanio E171 CI77891 y óxido de hierro amarillo CI77492) c.s.
FORMA FARMACÉUTICA:
Comprimido recubierto.
INDICACIONES TERAPÉUTICAS:
Tratamiento de la hipertensión esencial: APROVASC® está indicado en pacientes cuya presión arterial no se encuentra adecuadamente controlada con la monoterapia con irbesartán o amlodipino.
PROPIEDADES FARMACODINÁMICAS:
Grupo farmacoterapéutico: Agentes que actúan sobre el sistema renina-angiotensina; combinaciones; antagonistas de angiotensina II y bloqueadores de los canales de calcio, código ATC: C09DB05.
Irbesartán y amlodipino: APROVASC® combina dos componentes antihipertensivos con mecanismos complementarios para controlar la presión sanguínea en pacientes con hipertensión: un antagonista del receptor de angiotensina II, irbesartán, y un bloqueante de los canales de calcio dihidropiridínico, amlodipino.
Población pediátrica: Ver sección Posología y forma de administración para obtener información sobre el uso pediátrico.
Irbesartán:
Mecanismo de acción: Irbesartán es un potente antagonista selectivo del receptor de angiotensina-II (subtipo AT1), activo por vía oral. Parece bloquear todas las acciones de angiotensina-II mediadas por el receptor AT1, independientemente del origen o ruta de síntesis de angiotensina-II. El antagonismo selectivo de los receptores de angiotensina-II (AT1) resulta en un aumento de los niveles plasmáticos de renina y de angiotensina-II, y una disminución en la concentración plasmática de aldosterona. Los niveles séricos de potasio no se ven significativamente afectados por irbesartán en monoterapia a las dosis recomendadas. Irbesartán no inhibe la enzima convertidora de angiotensina (ECA) (quininasa-II), una enzima que genera angiotensina-II y que también degrada la bradiquinina a metabolitos inactivos. Irbesartán no requiere activación metabólica para ser activo.
Eficacia clínica:
Hipertensión: Irbesartán reduce la presión arterial con un cambio mínimo de la frecuencia cardiaca. La disminución de la presión arterial es dosis-dependiente para dosis únicas diarias, con tendencia a alcanzar una meseta a dosis por encima de 300 mg. Dosis únicas diarias de 150-300 mg, disminuyeron la presión arterial en bipedestación o sedestación en el valle (es decir, 24 horas tras la dosificación) en un promedio de 8-13/5-8 mm Hg (sistólica/diastólica) superior al observado con placebo.
La reducción máxima de la presión arterial se alcanza transcurridas 3-6 horas tras la administración y el efecto reductor de la presión arterial se mantiene durante al menos 24 horas. A las 24 horas, la reducción de la presión arterial fue del 60-70% del correspondiente pico diastólico y sistólico obtenido a las dosis recomendadas. Con una dosis única diaria de 150 mg se obtiene el mismo valle y la misma respuesta media durante 24 horas que con esta dosis dividida en dos tomas.
El efecto reductor de la presión arterial con irbesartán es evidente en 1-2 semanas, alcanzándose el efecto máximo transcurridas 4-6 semanas desde el inicio del tratamiento. El efecto antihipertensivo se mantiene durante el tratamiento a largo plazo. Tras la interrupción del tratamiento, la presión arterial retorna gradualmente a sus valores basales. No se ha observado hipertensión de rebote.
El efecto reductor sobre la presión arterial de irbesartán y los diuréticos tipo tiazida es aditivo. En pacientes que no se controlan adecuadamente con irbesartán en monoterapia, la adición a irbesartán de una dosis baja de hidroclorotiazida (12,5 mg) una vez al día produce una mayor reducción de la presión arterial ajustada por placebo a un mínimo de 7-10/3-6 mm Hg (sistólica/diastólica).
La eficacia de irbesartán no se ve influenciada por la edad o sexo. Como en el caso de otros medicamentos que afectan al sistema de renina-angiotensina, pacientes hipertensos de raza negra muestran una respuesta notablemente menor a la monoterapia con irbesartán. Cuando se administra irbesartán concomitantemente con una dosis baja de hidroclorotiazida (ej.: 12,5 mg al día), la respuesta antihipertensiva en pacientes de raza negra se aproxima a la obtenida en pacientes de raza blanca.
No hay un efecto clínicamente importante sobre los niveles sérico de ácido úrico o la secreción urinaria de ácido úrico.
Población pediátrica: Durante un periodo de tres semanas, se evaluó en 318 niños y adolescentes hipertensos o en riesgo (diabéticos, historial familiar de hipertensión) con edades comprendidas entre 6 a 16 años, la reducción de la presión arterial con ajustes de dosis de irbesartán de 0,5 mg/kg (baja), 1,5 mg/kg (media) y 4,5 mg/kg (alta). Al final de las tres semanas, la reducción en la variable principal de eficacia, la presión arterial sistólica, sentado, en valle (PASSe), en comparación con los valores basales fue de 11,7 mmHg (dosis baja), 9,3 mm Hg (dosis media) y 13,2 mm Hg (dosis alta). No se observaron diferencias significativas entre las distintas dosis. El cambio principal ajustado para la presión arterial diastólica, sentado, en valle (PADSe) fue el siguiente: 3,8 mm Hg (dosis baja), 3,2 mm Hg (dosis media) y 5,6 mm Hg (dosis alta). Tras el consiguiente periodo de dos semanas en el que los pacientes fueron realeatorizados, bien al medicamento o al placebo, pacientes tratados con placebo tuvieron un aumento de 2,4 en la PASSe y 2,0 mm Hg en la PADSe, mientras que en los que tomaban irbesartán, la variación fue de +0.1 mm Hg y -0.3 mm Hg respectivamente (ver sección Posología y forma de administración).
Hipertensión y diabetes tipo 2 con nefropatía: El ensayo “Irbesartan Diabetic Nephropathy Trial (IDNT)” demostró que irbesartán reduce la progresión de la nefropatía en los pacientes con insuficiencia renal crónica y proteinuria franca. El IDNT fue un ensayo doble ciego, controlado, de morbilidad y mortalidad, en el que se compararon irbesartán, amlodipino y placebo. Se evaluaron los efectos a largo plazo (media de 2,6 años) de irbesartán sobre la progresión de la nefropatía y todas las causas de mortalidad en 1.715 pacientes hipertensos con diabetes tipo 2, proteinuria ≥ 900 mg/día y creatinina sérica comprendida entre 1,0-3,0 mg/dL. A los pacientes se les ajustó la dosis desde 75 mg hasta la dosis de mantenimiento de 300 mg de irbesartán, desde 2,5 mg hasta 10 mg de amlodipino, o placebo, según su tolerabilidad.
En todos los grupos de tratamiento, los pacientes recibieron entre 2 y 4 medicamentos antihipertensivos (ej. diuréticos, betabloqueantes, alfabloqueantes) para conseguir el objetivo de presión arterial predefinido de ≤ 135/85 mm Hg o una reducción de 10 mm Hg en la presión arterial sistólica, en el caso de que la basal fuera > 160 mm Hg. El porcentaje de pacientes que alcanzó este objetivo fue de un 60% en el grupo placebo frente a un 76% y 78% en los grupos tratados con irbesartán y amlodipino, respectivamente. Irbesartán redujo significativamente el riesgo relativo en la variable principal combinada que incluye duplicación de los niveles de creatinina sérica, enfermedad renal terminal (ERT) o mortalidad por cualquier causa.
Aproximadamente un 33% de los pacientes en el grupo de irbesartán alcanzaron la variable principal combinada frente a un 39% y el 41% en los grupos de placebo y amlodipino [20% de reducción relativa del riesgo frente a placebo (p = 0,024) y 23% de reducción relativa del riesgo comparado con amlodipino (p = 0,006)]. Cuando se analizaron los componentes individuales de la variable principal combinada, no se observó efecto alguno sobre la mortalidad por cualquier causa, mientras que se observó una tendencia positiva en la reducción del ERT y una reducción significativa en la duplicación de los niveles de creatinina sérica.
Para evaluar el efecto del tratamiento se analizaron subgrupos de población según el sexo, raza, edad, duración de la diabetes, presión arterial basal, niveles de creatinina sérica, y porcentaje de excreción de albúmina. Aunque los intervalos de confianza no lo excluyan, no hubo evidencia del beneficio renal ni en el subgrupo de mujeres ni en el de pacientes de raza negra, los cuales representaban un 32% y un 26% del total de la población en estudio, respectivamente. En la población total, no se observaron diferencias significativas entre los tres grupos de tratamiento para la variable secundaria de eventos cardiovasculares fatales y no fatales. Sin embargo, se observó un incremento de la incidencia de infarto de miocardio no fatal en mujeres y un descenso de la incidencia de infarto de miocardio no fatal en varones en el grupo tratado con irbesartán frente al grupo placebo.
Asimismo, se observó un aumento de la incidencia de infarto de miocardio no fatal y de ictus en mujeres tratadas con irbesartán frente a las tratadas con amlodipino, mientras que la hospitalización debida a insuficiencia cardiaca en la población total se redujo. Sin embargo, no se ha encontrado una explicación adecuada para estos hallazgos en mujeres.
El ensayo Effects of Irbesartan on Microalbuminuria in Hypertensive Patients with type 2 Diabetes Mellitus (IRMA 2) demostró que la dosis de 300 mg de irbesartán retrasa la progresión a proteinuria franca en pacientes con microalbuminuria. El IRMA 2 fue un ensayo de morbilidad, doble ciego, controlado frente a placebo que incluyó 590 pacientes con diabetes tipo 2, microalbuminuria (30-300 mg/día) y función renal normal (creatinina sérica ≤ 1.5 mg/dL en hombres y ≤ 1.1 mg/dL en mujeres).
El ensayo evaluó los efectos a largo plazo (2 años) de irbesartán sobre la progresión a proteinuria franca (tasa de excreción de albúmina en orina > 300mg/día, y un incremento de la tasa de excreción de albúmina en orina de, al menos, un 30% sobre el nivel basal). El objetivo de presión arterial predefinido fue ≤ 135/85 mm Hg. Para alcanzarlo, se asociaron otros medicamentos antihipertensivos (excluyendo inhibidores de la ECA, antagonistas de receptor de la angiotensina-II y bloqueadores de calcio dihidropiridínicos) si era necesario. Todos los grupos de tratamiento alcanzaron una presión arterial similar, mientras que un porcentaje menor de sujetos en el grupo tratado con irbesartán 300 mg (5,2%) respecto al grupo placebo (14,9%) o al grupo de 150 mg de irbesartán (9,7%) presentó proteinuria franca, demostrando, para la dosis más elevada, una reducción relativa del riesgo del 70% frente a placebo (p = 0,0004). No se observó un incremento en la tasa de filtración glomerular (TFG) durante los tres primeros meses de tratamiento. El enlentecimiento en la progresión a proteinuiria franca fue evidente a los tres meses del inicio del tratamiento y continuó durante el seguimiento de 2 años. La regresión a normoalbuminuria (< 30 mg/día) fue más frecuente en el grupo de 300 mg de irbesartán (34%) que en el grupo placebo (21%).
Bloqueo dual del sistema renina-angiotensin-aldosterona (SRAA): Dos grandes estudios aleatorizados y controlados (ONTARGET [ONgoing Telmisartan Alone and in combination with Ramipril Global Endpoint Trial]) y VA NEPHRON-D[The Veterans Affairs Nephropathy in Diabetes]) han estudiado el uso de la combinación de un inhibidor de la enzima convertidora de angiotensina con un antagonista de los receptores de angiotensina II. ONTARGET fue un estudio realizado en pacientes con antecedentes de enfermedad cardiovascular o cerebrovascular, o diabetes mellitus tipo 2 acompañada con evidencia de daño en los órganos diana.
VA NEPHRON-D fue un estudio en pacientes con diabetes mellitus tipo 2 y nefropatía diabética.
Estos estudios no mostraron ningún beneficio significativo sobre la mortalidad y los resultados renales y/o cardiovasculares, en cuanto se observó un aumento del riesgo de hiperpotasemia, daño renal agudo y/o hipotensión, comparado con la monoterapia. Dada la similitud de sus propiedades farmacodinámicas, estos resultados también resultan apropiados para otros inhibidores de la enzima convertidora de angiotensina y antagonistas de los receptores de angiotensina II.
En consecuencia, no se deben utilizar de forma concomitantes los inhibidores de la enzima convertidora de angiotensina (ECA) y los antagonistas de los receptores de angiotensina II en pacientes con nefropatía diabética.
ALTITUDE (Aliskiren Trial in Type 2 Diabetes Using Cardiovascular and Renal Disease Endpoints) fue un estudio diseñado para evaluar el beneficio de añadir aliskiren a una terapia estándar con un inhibidor de la enzima convertidora de angiotensina o un antagonista de los receptores de angiotensina II en pacientes con diabetes mellitus tipo 2 e insuficiencia renal crónica, enfermedad cardiovascular, o ambas. El estudio se dio por finalizado prematuramente a raíz de un aumento en el riesgo de resultados adversos. La muerte por causas cardiovasculares y los ictus fueron ambos numéricamente más frecuentes en el grupo de aliskiren que en el grupo de placebo, y se notificaron acontecimientos adversos y acontecimientos adversos graves de interés (hiperpotasemia, hipotensión y disfunción renal) con más frecuencia en el grupo de aliskiren que en el de placebo.
Amlodipino:
Mecanismo de acción: El amlodipino es un inhibidor de la entrada de iones de calcio del grupo dihidropiridinas (bloqueante de los canales lentos o antagonista de ion de calcio) e inhibe la entrada transmembrana de iones de calcio en el músculo cardiaco y músculo liso vascular. El mecanismo de la acción antihipertensiva del amlodipino se debe a un efecto relajante directo sobre el músculo liso vascular. No se ha determinado totalmente el mecanismo exacto por el que amlodipino alivia la angina pero amlodipino reduce la carga isquémica total mediante las dos acciones siguientes:
1) Amlodipino dilata las arteriolas periféricas, reduciendo así la resistencia periférica total (postcarga), frente a la que trabaja el corazón. Como la frecuencia cardiaca permanece estable, esta descarga del corazón reduce el consumo de energía miocárdica y los requerimientos de oxígeno.
2) El mecanismo de acción de amlodipino probablemente también implique la dilatación de las principales arterias coronarias y arteriolas coronarias, tanto en las regiones normales como en las isquémicas. Esta dilatación aumenta el aporte de oxígeno al miocardio en pacientes con espasmo de las arterial coronario (angina variante o de Prinzmetal).
Efectos farmacodinámicos: En pacientes con hipertensión, una dosis diaria proporciona reducciones clínicamente significativas de la presión arterial, tanto en posición supina como de pie, durante un intervalo de 24 horas. Debido a su lento inicio de acción, la hipotensión aguda no es una característica de la administración de amlodipino.
Amlodipino no se ha asociado con ningún efecto metabólico ni con alteraciones de los lípidos plasmáticos y es adecuado para su uso en pacientes con asma, diabetes y gota.
Eficacia clínica y seguridad:
Uso en pacientes con hipertensión: Un ensayo clínico aleatorizado y doble ciego sobre la morbilidad-mortalidad llamado Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) fue realizado para comparar los tratamientos más recientes: 2,5-10 mg/día de amlodipino (bloqueante de los canales de calcio) o 10-40 mg/día de lisinopril (inhibidor de ECA) como tratamientos de primera línea frente al diurético tiazídico, 12,5-25 mg/día de clortalidona en hipertensión de leve a moderada.
Se aleatorizó y se siguió un total de 33.357 pacientes de 55 años o más durante una media de 4,9 años. Los pacientes tenían al menos un factor adicional de riesgo de cardiopatía coronaria (CHD), incluyendo: infarto de miocardio o accidente cerebrovascular previos (> 6 meses antes de la inclusión) u otras enfermedades cardiovasculares ateroscleróticas documentadas (en total 51,5%), diabetes tipo 2 (36,1%), HDL-C < 35 mg/dl (11,6%), hipertrofia ventricular izquierda diagnosticada por electrocardiograma o ecocardiograma (20,9%), tabaquismo (21,9%).
La variable principal era una combinación de enfermedad coronaria mortal (CHD), o infarto de miocardio no mortal. No hubo diferencia significativa en la variable principal entre el tratamiento a base de amlodipino y la terapia basada en clortalidona: RR 0,98 IC 95% (0,90-1,07) p = 0,65. Entre los objetivos secundarios, la incidencia de insuficiencia cardiaca (componente compuesto de variables cardiovasculares combinadas) fue significativamente mayor en el grupo de amlodipino en comparación con el grupo de clortalidona (10,2%% frente a 7,7%, RR 1,38, 95% CI [1,25-1,52] p < 0,001). Sin embargo, no hubo diferencias significativas en la mortalidad por todas las causas entre el tratamiento a base de amlodipino y la terapia basada en la clortalidona. RR 0,96 IC 95% [0,89-1,02] p = 0,20.
Uso en pacientes con insuficiencia cardiaca: Estudios hemodinámicos y ensayos clínicos controlados basados en pruebas de esfuerzo, en pacientes con insuficiencia cardiaca de las clases II-IV de la NYHA, han mostrado que amlodipino no produjo deterioro clínico, determinado por la tolerancia al ejercicio, fracción de eyección ventricular izquierda y sintomatología clínica.
Un estudio controlado con placebo (PRAISE) diseñado para evaluar pacientes con insuficiencia cardiaca de las clases III-IV de la NYHA que recibían digoxina, diuréticos e inhibidores de la enzima convertidora de la angiotensina (ECA) ha demostrado que amlodipino no produjo un incremento del riesgo de mortalidad o de morbilidad y mortalidad combinadas en pacientes con insuficiencia cardiaca. En un estudio de seguimiento a largo plazo, controlado con placebo (PRAISE-2) de amlodipino en pacientes con insuficiencia cardiaca de las clases III-IV de la NYHA sin síntomas clínicos o datos objetivos que sugiriesen una enfermedad isquémica subyacente, a dosis estables de inhibidores de ECA, digitálicos, y diuréticos, amlodipino no afectó la mortalidad cardiovascular total. En esta misma población amlodipino se asoció con un aumento de casos de edema pulmonar.
Población pediátrica: En un estudio, incluyendo 268 niños de 6-17 años con hipertensión secundaria predominantemente, la comparación de una dosis de 2,5 mg y una dosis de 5,0 mg de amlodipino con placebo, demostró que ambas dosis reducen significativamente la Presión Arterial Sistólica, más que placebo. La diferencia entre las dos dosis no fue estadísticamente significativa. Los efectos a largo plazo de amlodipino en el crecimiento, la pubertad y el desarrollo en general no han sido estudiados. No se ha establecido la eficacia a largo plazo del tratamiento con amlodipino en la infancia para reducir la morbilidad y mortalidad cardiovascular en la edad adulta.
PROPIEDADES FARMACOCINÉTICAS:
Absorción:
Irbesartán y amlodipino: La administración simultánea de irbesartán y amlodipino, ya sea en un comprimido en combinación a dosis fija o en la combinación de la dosis por separado, no influye en la biodisponibilidad de los componentes individuales.
Las dos combinaciones a dosis fija de irbesartán y amlodipino (150 mg/10 mg y 300 mg/10 mg) son bioequivalentes a la combinación de la dosis por separado (150 mg/10 mg y 300 mg/10 mg), tanto en términos de velocidad como de grado de absorción.
Cuando se administra de forma separada o concomitantemente niveles de dosis de 300 mg y 10 mg,el tiempo de vida media de las concentraciones plasmáticas máximas de irbesartán y amlodipino permanecen sin cambios, p. ej. 0,75-1 hora y 5 horas, respectivamente después de la administración.
De manera similar la Cmáx y AUCs están en el mismo rango resultando una biodisponibilidad relativa del 95% para irbesartán y del 98% para amlodipino cuando son administrados conjuntamente.
Irbesartán: Después de la administración oral, el irbesartán se absorbe bien: los estudios de biodisponibilidad absoluta demostraron valores de aproximadamente un 60-80%. Las concentraciones plasmáticas máximas se alcanzan de 1,5 - 2 horas después de la administración oral. La ingesta concomitante de alimentos no modifica significativamente la biodisponibilidad de irbesartán.
Amlodipino: Después de la administración oral de dosis terapéuticas, amlodipino se absorbe bien, alcanzando unos niveles máximos en sangre a las 6 y 12 horas después de la administración. Se ha estimado que la biodisponibilidad absoluta está entre 64% y 80%.
La biodisponibilidad de amlodipino no se ve afectada por la ingesta de alimentos.
Distribución:
Irbesartán: La unión a proteínas plasmáticas es aproximadamente del 96%, con una unión insignificante a los componentes sanguíneos celulares. El volumen de distribución es de 53-93 litros.
Amlodipino: El volumen de distribución de amlodipino es de aproximadamente 21 l/kg. Estudios in vitro han demostrado que aproximadamente el 97,5% del amlodipino circulante está unido a las proteínas plasmáticas.
Metabolismo:
Irbesartán: Después de la administración oral o intravenosa de irbesartan marcado con 14C, el 80-85% de la radioactividad plasmática circulante se atribuye a irbesartán inalterado. Irbesartán se metaboliza en el hígado por la vía de la conjugación glucurónica y oxidación. El principal metabolito circulante es el irbesartán glucurónido (aproximadamente el 6%). Los estudios in vitro indican que irbesartán se oxida principalmente por el enzima del citocromo P450 CYP2C9; el isoenzima CYP3A4 tiene un efecto despreciable. No se metaboliza ni induce o inhibe sustancialmente la mayoría de los isoenzimas comúnmente asociados con el metabolismo de los medicamentos (ej. CYP1A1, CYP1A2, CYP2A6, CYP2B6, CYP2D6 o CYP2E1). Irbesartán no induce ni inhibe el isoenzima CYP3A4.
Irbesartán no afecta a la farmacocinética de simvastatina (metabolizada por CYP3A4) o de digoxina (sustrato del transportador del flujo de glicoproteína P). Los parámetros farmacocinéticos de irbesartán no se ven afectados por la co-administración con nifedipino o hidroclorotiazida.
Amlodipino: Amlodipino se metaboliza mayoritariamente en el hígado hasta metabolitos inactivos eliminándose por la orina hasta el 10% del fármaco inalterado y el 60% de los metabolitos.
Eliminación:
Irbesartán y amlodipino: Cuando se administra de forma separada o concomitante dosis de 300 mg y 10 mg, la media de valores de vida media para irbesartán y amlodipino administrados solos o en combinación, es similar: 17,6 horas versus 17,7 para irbesartán, y 52,1 horas versus 58,5 horas para amlodipino. La eliminación de irbesartán y amlodipino es comparable a cuando el medicamento es administrado solo o en combinación.
Irbesartán: Irbesartán y sus metabolitos se eliminan tanto por vía renal y biliar. Después de la administración oral o intravenosa de irbesartán marcado con 14C, aproximadamente el 20% de la radioactividad se recupera en orina, y el resto en heces. Menos del 2% de la dosis se excreta en orina como irbesartán inalterado.
El aclaramiento corporal total y renal es de 157-176 y 3-3,5 mL/min, respectivamente. La semivida de eliminación terminal de irbesartán es de 11-15 horas.
Irbesartán presenta una farmacocinética lineal y proporcional a la dosis, en el rango de dosis de 10 a 600 mg. A dosis superiores a 600 mg (el doble de la dosis máxima recomendada) se observó un incremento proporcional de la absorción oral inferior al esperado; se desconoce por qué mecanismo.
La concentración plasmática en estado estacionario se alcanza a los 3 días de iniciar la pauta de dosificación de dosis diaria única. Después de la administración de dosis únicas diarias repetidas, se observa una acumulación plasmática limitada de irbesartán (< 20%).
Amlodipino: La semivida plasmática de eliminación final es de unas 35-50 horas y es consistente con la administración una vez al día.
Poblaciones especiales:
Raza:
Irbesartán: En sujetos normotensos de raza blanca y negra, el AUC y la t1/2 plasmáticas de irbesartán son aproximadamente un 20-25% mayores en sujetos de raza negra que de raza blanca; las concentraciones plasmáticas máximas (Cmax) de irbesartán son esencialmente equivalentes.
Sexo:
Irbesartán: En un estudio, se observaron concentraciones plasmáticas de irbesartán algo más elevadas en mujeres hipertensas. Sin embargo, no se detectaron diferencias en la semivida y en la acumulación de irbesartán. No es necesario realizar un ajuste de la dosificación en mujeres.
Personas de edad avanzada:
Irbesartán: Los valores de AUC y Cmax de irbesartán también fueron algo más elevados en pacientes de edad avanzada (≥ 65 años) respecto a los pacientes jóvenes (18-40 años). Sin embargo, la semivida de eliminación no se modificó significativamente. No es necesario realizar un ajuste de la dosificación en pacientes de edad avanzada.
Amlodipino: El tiempo para alcanzar las concentraciones plasmáticas máximas de amlodipino es similar en personas de edad avanzada y jóvenes. El aclaramiento de amlodipino tiende a disminuir con el consiguiente aumento de la AUC y la semivida de eliminación en pacientes de edad avanzada.
Pacientes pediátricos:
Irbesartán: La farmacocinética de irbesartán ha sido evaluada en 23 niños hipertensos tras la administración de una dosis única diaria y de dosis múltiples diarias de irbesartán (2 mg/kg) hasta una dosis máxima diaria de 150 mg durante cuatro semanas. De estos 23 niños, 21 fueron evaluados para comparar su farmacocinética con la de los adultos (doce niños eran mayores de 12 años, nueve niños tenían entre 6 y 12 años). Los resultados mostraron que los valores de Cmax, AUC y los niveles de aclaramiento eran comparables a los observados en pacientes adultos que recibieron 150 mg diarios de irbesartán. Con la administración repetida de una sola dosis diaria, se observó una acumulación plasmática limitada de irbesartán (18%).
Amlodipino: Se realizó un estudio farmacocinético poblacional en 74 niños hipertensos con edades comprendidas entre 1 y 17 años (34 pacientes de 6 a 12 años y 28 pacientes entre 13 y 17 años) que recibieron entre 1,25 y 20 mg de amlodipino administrados una vez o dos veces al día. El aclaramiento oral típico (CL/F) en niños de 6 a 12 años de edad y en adolescentes de 13 a 17 años de edad fue de 22,5 y 27,4 l/h, respectivamente en varones y de 16,4 y 21,3 l/h, respectivamente en mujeres. Se observó una gran variabilidad en la exposición entre individuos. Los datos notificados en niños menores de 6 años son limitados.
Insuficiencia hepática:
Irbesartán: En pacientes con insuficiencia hepática debida a una cirrosis de leve a moderada, la farmacocinética de irbesartán no se altera significativamente.
Amlodipino: Se dispone de datos clínicos muy limitados en relación con la administración de amlodipino en pacientes con insuficiencia hepática. En pacientes con insuficiencia hepática el aclaramiento de amlodipino disminuye, lo que resulta en una semivida más larga y un aumento de la AUC de aproximadamente un 40-60% (ver sección Advertencias y precauciones especiales de empleo).
Insuficiencia renal:
Irbesartán: En pacientes con insuficiencia renal (independientemente del grado) y en pacientes en hemodiálisis, la farmacocinética de irbesartán no se altera significativamente. Irbesartán no se elimina por hemodiálisis.
Otros:
Amlodipino: El aumento de la AUC y la semivida de eliminación en pacientes con insuficiencia cardiaca congestiva fueron los esperados para el grupo de edad de los pacientes estudiados.
CONTRAINDICACIONES:
Debido a la presencia en el medicamento de irbesartán y amlodipino, APROVASC® está contraindicado en:
• Hipersensibilidad a irbesartán, amlodipino, derivados de dihidropiridina o a alguno de los excipientes incluidos en la sección Lista de excipientes.
• Shock (incluyendo shock cardiogénico).
• Obstrucción del flujo de salida del ventrículo izquierdo (p. ej. estenosis aórtica grave).
• Insuficiencia cardiaca hemodinámicamente inestable tras infarto agudo de miocardio.
• Segundo y tercer trimestres de embarazo (ver secciones Advertencias y precauciones especiales y Fertilidad, embarazo y lactancia).
Hipotensión grave: El uso concomitante de APROVASC® con medicamentos con aliskiren está contraindicado en pacientes con diabetes mellitus o insuficiencia renal (tasa de filtración glomerular (TFG) < 60 mL/min/1,73 m2) (ver secciones Interacción con otros medicamentos y Propiedades farmacodinámicas).
ADVERTENCIAS Y PRECAUCIONES ESPECIALES DE EMPLEO:
Irbesartán y amlopidino:
Crisis hipertensiva: No se ha establecido la seguridad y eficacia de la combinación a dosis fijas de irbesartán/amlodipino en crisis hipertensivas.
Irbesartán:
Hipotensión–pacientes con depleción de volumen:
Puede producirse hipotensión sintomática, como con los inhibidores de enzima convertidora de angiotensina, en pacientes con depleción de volumen y/o sodio, así como en pacientes con un tratamiento intensivo con diuréticos y/o una dieta restrictiva en sal, o en hemodiálisis. La depleción de volumen y sodio debe corregirse antes de iniciar con la combinación a dosis fijas de irbesartán y amlopidino.
Hipoglucemia: Irbesartán puede inducir hipoglucemia, especialmente en pacientes diabéticos. En pacientes tratados con insulina o antidiabéticos, se debe considerar una monitorización adecuada de la glucosa en sangre; cuando esté indicado, puede ser necesario un ajuste de la dosis de insulina o antidiabéticos (ver sección Interacción con otros medicamntos y otras formas de interacción).
Hipertensión renovascular: Existe un mayor riesgo de hipotensión grave e insuficiencia renal cuando los pacientes con estenosis de la arteria renal bilateral o estenosis de la arteria de un único riñón funcional son tratados con medicamentos que afecten al sistema renina-angiotensina-aldosterona. Aunque este aspecto no está documentado con irbesartán, puede presentarse un efecto similar con los antagonistas de los receptores de la angiotensina-II.
Pacientes hipertensos con diabetes tipo 2 y enfermedad renal: En un análisis realizado en un estudio que incluyó pacientes con enfermedad renal avanzada, se observó que el efecto de irbesartán sobre los eventos renales y cardiovasculares no fue uniforme entre todos los subgrupos. En particular, fue menos favorable en mujeres y en sujetos que no eran de raza blanca (ver sección Propiedades farmacodinámicas). .
Bloqueo dual del Sistema Renina-Angiotensina-Aldosterona (SRAA): Existe evidencia de que el uso concomitante de inhibidores de la enzima convertidora de angiotensina, antagonistas de los receptores de angiotensina II o aliskiren, aumenta el riesgo de hipotensión, hiperpotasemia y disminución de la función renal (incluyendo insuficiencia renal aguda).
En consecuencia, no se recomienda el bloqueo dual del SRAA mediante la utilización combinada de inhibidores de la enzima convertidora de angiotensina (IECA), antagonistas de los receptores de angiotensina II o aliskiren (ver secciones Interacciones con otros medicamentos y otras formas de interacción y Propiedades farmacodinámicas). Si se considera imprescindible la terapia de bloqueo dual, ésta solo se debe llevar a cabo bajo la supervisión de un especialista y sujeta a una estrecha y frecuente monitorización de la función renal, los niveles de electrolitos y la presión arterial.
No se deben de utilizar de forma concomitante los inhibidores de la enzima convertidora de angiotensina y los antagonistas de los receptores de angiotensina II en pacientes con nefropatía diabética.
Hiperpotasemia: Como con otros medicamentos que afectan al sistema de renina-angiotensina-aldosterona, puede aparecer hiperpotasemiadurante el tratamiento con irbesartán, especialmente en presencia de insuficiencia renal, proteinuria franca debido a nefropatía diabética, y/o insuficiencia cardiaca. En pacientes de riesgo se recomienda una monitorización estrecha de los niveles séricos de potasio (ver sección Interacción con otros medicamentos y otras formas de interacción ).
Litio: No se recomienda la combinación de litio e irbesartán (ver sección Interacción con otros medicamentos y otras formas de interacción ).
Estenosis valvular aórtica y mitral, cardiomiopatía hipertrófica obstructiva: Como sucede con otros vasodilatadores, se recomienda especial precaución en pacientes con estenosis valvular aórtica o mitral, o con cardiomiopatía hipertrófica obstructiva.
Aldosteronismo primario: Los pacientes con aldosteronismo primario generalmente no responden a medicamentos antihipertensivos que actúan a través de la inhibición del sistema renina-angiotensina.
Por lo tanto, no se recomienda la utilización de irbesartán.
Mortalidad y morbilidad neonatal/fetal: No se debe iniciar ningún tratamiento con Antagonistas del Receptor de Angiotensina II (ARAs-II) durante el embarazo. Salvo que se considere esencial continuar el tratamiento con ARA-II, las pacientes que estén planeando quedarse embarazadas deberían cambiar a tratamientos antihipertensivos alternativos que tengan un perfil de seguridad establecido para su uso durante el embarazo. Cuando se diagnostique un embarazo, el tratamiento con la combinación a dosis fijas de irbesartán y amlopidino debe interrumpirse lo antes posible, y, si procede, debe iniciarse una terapia alternativa (ver secciones Contraindicaciones y Fertilidad, embarazo y lactancia).
General: En pacientes, cuyo tono vascular y función renal dependen principalmente de la actividad del sistema renina-angiotensina-aldosterona (ej: pacientes con insuficiencia cardiaca congestiva grave o enfermedad renal subyacente, incluyendo estenosis de la arteria renal), el tratamiento con inhibidores de la enzima convertidora de la angiotensina o con antagonistas de los receptores de la angiotensina-II que afectan a este sistema se han asociado con hipotensión aguda, azotemia, oliguria, o, en raras ocasiones con insuficiencia renal aguda (ver sección Interacción con otros medicamentos y otras formas de interacción ). Al igual que con cualquier agente antihipertensivo, la disminución excesiva de la presión arterial en pacientes con cardiopatía isquémica o enfermedad cardiovascular isquémica puede provocar un infarto de miocardio o un accidente cerebrovascular.
Como se ha observado con los inhibidores de la enzima convertidora de angiotensina, irbesartán y otros antagonistas de angiotensina son aparentemente menos efectivos en disminuir la presión arterial en personas de raza negra que en personas de no raza negra, debido posiblemente a la mayor prevalencia de los estados de baja renina en la población hipertensa de raza negra (ver sección Propiedades farmacodinámicas).
Amlodipino:
Pacientes con insuficiencia cardiaca: Se debe tratar con precaución a los pacientes con insuficiencia cardiaca. En un estudio de largo plazo, controlado con placebo en pacientes con insuficiencia cardiaca grave (clase III y IV de la NYHA), la incidencia notificada de edema pulmonar fue mayor en el grupo de pacientes tratados con amlodipino que en el grupo tratado con placebo (ver sección Propiedades farmacodinámicas).
Los bloqueadores de los canales de calcio, incluyendo amlodipino, se deben utilizar con precaución en pacientes con insuficiencia cardiaca congestiva, ya que pueden aumentar el riesgo de futuros eventos cardiovasculares y la mortalidad.
Paciencia con insuficiencia hepática: La semivida de amlodipino se prolonga y los valores AUC son mayores en pacientes con insuficiencia de la función hepática (ver sección Propiedades farmacocinéticas); no se han establecido recomendaciones de dosificación. En consecuencia, amlodipino debe iniciarse con la dosis más baja del rango y debe ser usado con precaución, tanto al inicio del tratamiento como al aumentar la dosis. En pacientes con insuficiencia hepática grave puede ser requerido un ajuste de dosis lento y una monitorización cuidadosa.
Pacientes con insuficiencia renal: En estos pacientes, amlodipino puede usarse a dosis normales. Los cambios en las concentraciones plasmáticas de amlodipino no se correlacionan con el grado de insuficiencia renal. Amlodipino no es dializable.
Pacientes de edad avanzada: En pacientes de edad avanzada el aumento de dosis debe realizarse con precaución debido a la presencia de amlodipino (ver secciones Posología y forma de administración y Propiedades farmacocinéticas). Se recomienda un control más frecuente de la presión arterial en pacientes de edad avanzada.
Este medicamento contiene menos de 23 mg de sodio (1 mmol) por comprimido recubierto; esto es, esencialmente “exento de sodio”.
PRECAUCIONES ESPECIALES DE CONSERVACIÓN:
Conservar a temperatura no mayor a 30 °C.
Fabricante:
Sanofi-Aventis de México S.A. DE C.V,
Acueducto del Alto Lerma N° 2
Zona Industrial de Ocoyoacac, México
Titular en la Rep. Dom:
Sanofi Aventis de la Rep. Dominicana.
FERTILIDAD, EMBARAZO Y LACTANCIA:
Embarazo:
Irbesartán y amlopidino: Hay datos limitados sobre el uso de APROVASC® en mujeres embarazadas. No se han realizado estudios de toxicidad reproductiva en animales con APROVASC®.
Como para irbesartán (ver detalles a continuación), no se recomienda el uso de APROVASC® durante el primer trimestre de embarazo (ver sección Advertencias y precauciones especiales de empleo). El uso de APROVASC® está contraindicado durante el segundo y tercer trimestres de embarazo (ver sección Contraindicaciones).
Irbesartán: No se recomienda el uso de los ARAIIs durante el primer trimestre del embarazo (ver sección Advertencias y precauciones especiales de empleo).
Está contraindicado el uso de los ARAIIs durante el segundo y tercer trimestre de embarazo.
La evidencia epidemiológica sobre el riesgo de teratogenicidad tras la exposición a inhibidores de la ECA durante el primer trimestre de embarazo no ha sido concluyente; sin embargo, no se puede excluir un pequeño aumento del riesgo. Aunque no hay datos epidemiológicos específicos sobre el riesgo que conlleva la administración de Antagonistas de los Receptores de Angiotensina II (ARAIIs) durante el embarazo, pueden existir riesgos similares para este tipo de medicamentos. Salvo que se considere esencial continuar el tratamiento con ARAII, las pacientes que estén planeando quedarse embarazadas deben cambiar a un tratamiento antihipertensivo alternativo que tenga un perfil de seguridad conocido para su uso durante el embarazo. Cuando se diagnostique un embarazo, deberá interrumpirse inmediatamente el tratamiento con los ARAIIs y, si procede, iniciar un tratamiento alternativo.
Según la experiencia post-comercialización, la terapia ARAII causa fetotoxicidad humana (disminución de la función renal, oligohidramnios, retraso de la osificación del cráneo) y toxicidad neonatal (fallo renal, hipotensión, hiperpotasemia) cuando se administra durante el segundo y tercer trimestres del embarazo.
Los estudios en animales han mostrado toxicidad reproductiva (ver sección Datos preclínicos sobre seguridad).
Si se produce una exposición a ARAIIs a partir del segundo trimestre del embarazo, se recomienda realizar una prueba de ultrasonidos de la función renal y del cráneo. Los lactantes cuyas madres hayan sido tratadas con ARAIIs deberán ser cuidadosamente monitorizados por si se produce hipotensión.
Amlodipino: No se ha establecido la seguridad de amlodipino durante el embarazo de la especie humana.
En estudios con animales, la toxicidad reproductiva se observó a dosis altas (ver sección Datos preclínicos sobre seguridad).
El uso de amlodipino como monoterapia durante el embarazo está únicamente recomendado si no hay otra alternativa segura y cuando la enfermedad en si misma implica un mayor riesgo para la madre y el feto.
Lactancia:
Irbesartán y amlopidino: No existe información relativa a la utilización de APROVASC® durante la lactancia. En cuanto a irbesartán y amlodipino (ver detalles a continuación) se debe tomar la decisión de suspender la lactancia o interrumpir la terapia teniendo en cuenta el beneficio de la lactancia para el niño y el beneficio del tratamiento para la mujer.
Irbesartán: Puesto que no existe información relativa a la utilización de irbesartán durante la lactancia, se recomienda no administrar irbesartán durante este periodo. Es preferible un tratamiento alternativo con mejor perfil de seguridad establecido durante la lactancia, especialmente en recién nacidos y prematuros.
Se desconoce si irbesartán o sus metabolitos se excretan en la leche materna humana.
Los datos farmacodinámicos/toxicológicos disponibles en ratas han mostrado que irbesartán o sus metabolitos se excretan en la leche (para mayor información ver sección Datos preclínicos sobre seguridad).
Amlodipino: Amlopidino se excreta en la leche materna. La proporción de la dosis materna recibida por el lactante se ha calculado con una amplitud intercuartílica del 3 al 7%, con un máximo del 15%. Se desconoce el efecto de amlodipino en los lactantes. Se debe decidir si continuar/interrumpir la lactancia o el tratamiento con amlodipino teniendo en cuenta el posible beneficio de la lactancia para el bebé y el posible beneficio del tratamiento para la madre.
Fertilidad:
Irbesartán y amlopidino: No se han realizado estudios de toxicidad en fertilidad en animales con APROVASC®.
Irbesartán: Irbesartán no tiene efecto sobre la fertilidad de ratas tratadas o sobre su descendencia incluso hasta niveles de dosis que inducen las primeras señales de toxicidad parental (ver sección Datos preclínicos sobre seguridad).
Amlodipino: En algunos pacientes tratados con antagonistas del calcio han sido notificados cambios bioquímicos reversibles en la cabeza de los espermatozoides. Los datos clínicos son insuficientes con respecto al posible efecto de amlodipino sobre la fertilidad. En un estudio en ratas se encontraron efectos adversos en la fertilidad de los machos (ver sección Datos preclínicos sobre seguridad).
REACCIONES ADVERSAS:
Debido a que los ensayos clínicos han sido realizados bajo condiciones muy variables, la tasa de reacciones adversas observadas en los ensayos clínicos no puede compararse directamente con las tasas en otros ensayos clínicos de otro medicamento y es posible que no reflejen la tasa observada en la práctica.
Irbesartán y amlopidino: Comparando los resultados de ensayos clínicos a dosis fija combinada de irbesartán/amlodipino con los resultados de ensayos clínicos de irbesartán o amlodipino en monoterapia, los tipos de incidencias del tratamiento-eventos adversos (TEAEs) posiblemente relacionados con el tratamiento a estudio fueron similares a aquellos observados en los ensayos clínicos de monoterapia y estudios post-comercialización. Las reacciones adversas reportadas con mayor frecuencia fueron el edema periférico, principalmente asociado con amlodipino.
Irbesartán: En ensayos controlados frente a placebo en pacientes con hipertensión, la incidencia total de las reacciones adversas no varió entre el grupo con irbesartán (56,2%) y el grupo placebo (56,5%). La discontinuación debida a cualquier reacción adversa a nivel clínico o de laboratorio fue menos frecuente en pacientes tratados con irbesartán (3,3%) que en pacientes tratados con placebo (4,5%).
La incidencia de reacciones adversas no fue relacionada con la dosis (en el rango de dosis recomendado), el sexo, edad, raza, o duración del tratamiento.
En pacientes diabéticos hipertensos con microalbuminuria y función renal normal, se notificó mareo ortostático e hipotensión ortostática en 0,5% de los pacientes (es decir, poco frecuente) más que con placebo.
La siguiente tabla presenta las reacciones adversas que fueron notificadas en ensayos controlados frente a placebo en los que 1.965 pacientes hipertensos recibieron irbesartán. Los términos marcados con asterisco (*) se refieren a las reacciones adversas que fueron adicionalmente notificadas en > 2% de los pacientes diabéticos hipertensos con insuficiencia renal crónica y proteinuria franca, y que fueron superiores al grupo de placebo.
Se utiliza la siguiente clasificación de frecuencia de CIOMS, cuando corresponda: Las reacciones adversas mencionadas a continuación se encuentran agrupadas, según su frecuencia, en: muy frecuentes (≥ 1/10); frecuentes (≥ 1/100 a < 1/10); poco frecuentes (≥ 1/1.000 a < 1/100); raras (≥ 1/10.000 a < 1/1.000); muy raras (< 1/10.000); frecuencia no conocida (la frecuencia no puede estimarse a partir de los datos disponibles).
Tabla 1. Reacciones adversas notificadas en ensayos clínicos o estudios de post-comercialización
|
Sistema de clasificación de órganos |
Frecuentes |
Poco frecuentes |
Frecuencia no conocida |
|
Trastornos de la sangre y sistema linfático |
Anemia, trombocitopenia |
||
|
Trastornos del sistema inmunológico |
Reacciones de hipersensibilidad tales como angioedema, erupción cutánea, urticaria, reacciones anafilácticas, shock anafiláctico |
||
|
Trastornos del metabolismo y nutrición |
Hiperkalemia, hipoglucemia |
||
|
Trastornos del sistema nervioso |
Mareos, mareos ortostáticos |
Vértigo, dolor de cabeza |
|
|
Trastornos del oído y laberinto |
Tinnitus |
||
|
Trastornos cardiacos |
Taquicardia |
||
|
Trastornos vasculares |
Hipotensión ortostática* |
Rubor |
|
|
Trastornos respiratorios, torácicos y mediastínicos |
Tos |
||
|
Trastornos gastrointestinales |
Náusea/vómito |
Diarrea, dispepsia/acidez |
Disgeusia |
|
Trastornos hepatobiliares |
Ictericia |
Hepatitis, anomalías en la función hepática |
|
|
Desórdenes de la piel y el tejido subcutáneo |
Vasculitis leucocitoclásica |
||
|
Trastornos musculoesqueléticos y conjuntivo |
Dolor musculoesquelético* |
Artalgia, mialgia (en algunos casos se han asociado con un aumento en los niveles plasmáticos de creataina-cinasa), calambres musculares |
|
|
Trastornos renales y urinarios |
Insuficiencia renal, incluyendo casos de fallo renal en pacientes de riesgo |
||
|
Trastornos del aparato reproductor y la mama |
Disfunción sexual |
||
|
Trastornos generales y alteraciones en el lugar de administración |
Fatiga |
Dolor torácico |
|
|
Exploraciones complementarias |
Aumento de la creatina-cinasa en plasma |
Amlodipino: Las reacciones adversas más frecuentemente notificadas durante el tratamiento son: somnolencia, mareos, dolor de cabeza, palpitaciones, sofocos, dolor abdominal, náuseas, hinchazón de los tobillos, edema y fatiga.
Se han observado y notificado las siguientes reacciones adversas con las siguientes frecuencias: muy frecuentes (≥ 1/10); frecuentes (≥ 1/100 a < 1/10); poco frecuentes (≥ 1/1.000 a < 1/100); raras (≥ 1/10.000 a < 1/1.000); muy raras (< 1/10.000), frecuencia no conocida (no puede estimarse a partir de los datos disponibles).
Dentro de cada grupo de frecuencia, las reacciones adversas se presentan en orden decreciente de gravedad.
|
Sistema de clasificación de órganos |
Muy frecuentes |
Frecuentes |
Poco frecuentes |
Raras |
Muy raras |
Frecuencia no conocida |
|
Trastornos de la sangre y el sistema linfático |
Leucopenia, trombocitopenia |
|||||
|
Trastornos del sistema inmunológico |
Reacciones alérgicas |
|||||
|
Trastornos del metabolismo y de la nutrición |
Hiperglucemia |
|||||
|
Trastornos psiquiátricos |
Depresión, cambios de humor (incluyendo ansiedad), insomnio |
Confusión |
||||
|
Trastornos sistema nervioso |
Somnolencia, mareos, dolor de cabeza (especial-mente al principio del tratamiento) |
Temblor, disgeusia, síncope, hipoestesia, parestesia |
Hipertonía, neuropatía periférica |
Trastorno extrapiramidal |
||
|
Trastornos oculares |
Alteraciones visuales (incluyendo diplopía) |
|||||
|
Trastornos del oído y del laberinto |
Tinnitus |
|||||
|
Trastornos cardiacos |
Palpitaciones |
Arritmia (incluyendo bradicardia, taquicardia ventricular y fibrilación auricular) |
Infarto de miocardio |
|||
|
Trastornos vasculares |
Rubefacción |
Hipotensión |
Vasculitis |
|||
|
Trastornos respiratorios, torácicos y mediastínicos |
Disnea |
Tos, rinitis |
||||
|
Trastornos gastrointestinales |
Dolor abdominal, náuseas, dispepsia, hábitos intestinales alterados (incluyendo diarrea y estreñimiento |
Vómitos, sequedad de boca |
Pancreatitis, gastritis, hiperplasia gingival |
|||
|
Trastornos hepatobiliares |
Hepatitis, ictericia, incremento de las enzimas hepáticas* |
|||||
|
Trastornos de la piel y el tejido subcutáneo |
Alopecia, púrpura, cambio de coloración de la piel, hiperhidrosis, prurito, erupción, exantema, urticaria |
Angioedema, eritema multiforme, dermatitis exfoliativa, síndrome de Stevens-Johnson, edema de Quincke, fotosensibilidad |
Necrólisis tóxica epidérmica |
|||
|
Trastornos musculoesqueléticos y del tejido conjuntivo |
Hinchazón de tobillos, calambres musculares |
Artralgia, mialgia, dolor de espalda |
||||
|
Trastornos renales y urinarios |
Trastornos de la micción, nicturia, aumento de la frecuencia urinaria |
|||||
|
Trastornos del aparato reproductor y de la mama |
Impotencia, ginecomastia |
|||||
|
Trastornos generales y alteraciones en el lugar de administración |
Edema |
Fatiga, astenia |
Dolor torácico, malestar general |
|||
|
Exploraciones complementarias |
Aumento de peso, pérdida de peso |
*En su mayoría coincidiendo con colestasis.
Se han notificado casos excepcionales de síndrome extrapiramidal.
Población pediátrica:
Irbesartán y amlodipino: No se ha establecido la seguridad de APROVASC® en niños de 0 a 18 años (ver sección Posología y forma de administración).
Irbesartán: En un ensayo aleatorizado realizado en 318 niños y adolescentes hipertensos de edades comprendidas entre 6 y 16 años, aparecieron las siguientes reacciones adversas durante la fase doble ciego de 3 semanas de duración: dolor de cabeza (7.9%), hipotensión (2.2%), mareo (1.9%), tos (0,9%). Durante la fase abierta del ensayo, de 26 semanas de duración, las anormalidades de laboratorio observadas con mayor frecuencia fueron el aumento de los niveles de creatinina (6,5%) y valores elevados de creatina-cinasa (CK) en un 2% de los niños tratados.
EFECTOS SOBRE LA CAPACIDAD PARA CONDUCIR Y UTILIZAR MÁQUINAS:
Al conducir o utilizar maquinaria, debe tenerse en cuenta que, ocasionalmente, durante el tratamiento de la hipertensión puede aparecer mareo o fatiga.
La influencia de amlodipino sobre la capacidad para conducir y utilizar máquinas puede ser pequeña o moderada. Si el paciente que recibe amlodipino presenta mareos, dolor de cabeza, fatiga o náuseas, éstos podrían afectar su capacidad de reacción.
INCOMPATIBILIDADES:
No procede.
INTERACCIÓN CON OTROS MEDICAMENTOS Y OTRAS FORMAS DE INTERACCIÓN:
Irbesartán y amlopidino: Según un estudio farmacocinético en el que irbesartán y amlodipino se administraron solos o en combinación, no existe interacción farmacocinética entre irbesartán y amlodipino.
No se han realizado estudios de interacción farmacológica con APROVASC® y otros medicamentos.
Irbesartán:
Diuréticos y otros agentes antihipertensivos: Otros agentes antihipertensivos pueden aumentar los efectos hipotensores de irbesartán; sin embargo, irbesartán ha sido administrado con seguridad junto a otros agentes antihipertensivos, tales como beta-bloqueantes, bloqueantes de los canales de calcio de acción prolongada y diuréticos tiazídicos. El tratamiento previo con dosis altas de diuréticos puede causar depleción de volumen y riesgo de hipotensión al iniciar el tratamiento con irbesartán (ver sección Advertencias y precauciones especiales de empleo).
Productos que contienen aliskirén o inhibidores de la ECA: Los datos de los estudios clínicos han demostrado que el bloqueo dual del sistema renina-angiotensina-aldosterona (SRAA) mediante el uso combinado de inhibidores de la enzima convertidora de angiotensina (ECA), antagonistas de los receptores de angiotensina II o aliskirén, se asocia con una mayor frecuencia de acontecimientos adversos, tales como hipotensión, hiperpotasemia y disminución de la función renal (incluyendo insuficiencia renal aguda) en comparación con el uso de un solo agente con efecto sobre el SRAA (ver secciones Contraindicaciones, Advertencias y precauciones especiales de empleo y Propiedades farmacodinámicas).
Repaglinida: Irbesartán tiene el potencial de inhibir el OATP1B1. En un estudio clínico, se informó que irbesartán aumentó la Cmáx y el AUC de repaglinida (sustrato de OATP1B1) en 1,8 y 1,3 veces, respectivamente, cuando se administró 1 hora antes de repaglinida. En otro estudio, no se informó ninguna interacción farmacocinética relevante cuando los dos fármacos se administraron conjuntamente. Por tanto, puede ser necesario ajustar la dosis de un tratamiento antidiabético, como repaglinida (ver sección Advertencias y precauciones especiales de empleo).
Suplementos de potasio y diuréticos ahorradores de potasio: Basándose en la experiencia con el uso de otros medicamentos que afectan al sistema renina-angiotensina, el uso concomitante de diuréticos ahorradores de potasio, de suplementos de potasio, sustitutos de la sal que contengan potasio o de otros medicamentos subceptibles de incrementar los niveles séricos de potasio (ej. heparina), pueden llevar a aumentos en el potasio sérico y, por lo tanto, no están recomendados (ver sección Advertencias y precauciones especiales de empleo).
Litio: Durante la administración concomitante de litio con inhibidores de la enzima convertidora de la angiotensina, se han notificado incrementos reversibles en las concentraciones séricas de litio y toxicidad. Hasta el momento se han notificado muy raramente efectos similares con irbesartán. Por lo tanto, no se recomienda esta combinación (ver sección Advertencias y precauciones especiales de empleo). Si la combinación fuera necesaria, se recomienda realizar un control cuidadoso de los niveles séricos de litio.
Medicamentos antiinflamatorios no esteroideos: Cuando se administran antagonistas de angiotensina II simultáneamente con medicamentos antiinflamatorios no esteroides (ej. inhibidores selectivos de COX-2, ácido acetilsalicílico (> 3 g/día) y AINEs no selectivos), podría ocurrir la atenuación del efecto antihipertensivo.
Como con los inhibidores de la ECA, el uso concomitante de los antagonistas de angiotensina II y AINEs podría conducir a un incremento del riesgo de empeoramiento de la función renal, incluyendo una posible insuficiencia renal aguda, y un aumento de potasio sérico, especialmente en pacientes con una pobre función renal previa. La combinación debe ser administrada con precaución, especialmente en pacientes de edad avanzada. Los pacientes deben estar adecuadamente hidratados y debe considerarse la monitorización de la función renal después del comienzo de la terapia concomitante y periódicamente después.
Información adicional sobre las interacciones con Irbesartán: En estudios clínicos, la farmacocinética de irbesartán no está afectada por hidroclorotiazida.
Irbesartán se metaboliza principalmente por el CYP2C9 y en menor medida por glucuronización. No se observaron interacciones farmacocinéticas o farmacodinámicas significativas cuando se administró irbesartán junto con warfarina, un medicamento metabolizado por CYP2C9. No se han evaluado los efectos de los inductores del CYP2C9 como rifampicina en la farmacocinética de irbesartán. La farmacocinética de digoxina no se modificó por la coadministración de irbesartán.
Amlodipino:
Efectos de otros medicamentos sobre amlodipino:
Inhibidores del CYP3A4: El uso concomitante de amlodipino con inhibidores fuertes o moderados del citocromo CYP3A4 (inhibidores de la proteasa, antifúngicos azólicos, macrólidos como la eritromicina o la claritromicina, verapamilo o diltiazem) puede dar lugar a un aumento significativo en la exposición a amlodipino, con el consiguiente aumento del riesgo de hipotensión. La traducción clínica de estas variaciones de farmacocinética puede ser más pronunciada en los pacientes de edad avanzada. Por lo tanto, puede requerirse una monitorización clínica y un ajuste de dosis.
Inductores del CYP3A4: Tras la administración concomitante de inductores conocidos del CYP3A4, la concentración plasmática de amlodipino puede variar. Por lo tanto, se debe vigilar la presión arterial y se debe considerar la regulación de la dosis tanto durante como después de la medicación concomitante, en particular con inductores potentes del CYP3A4 (ej. rifampicina, Hypericum perforatum [hierba de San Juan]).
No se recomienda la administración de amlodipino con pomelo o zumo de pomelo debido a que puede aumentar su biodisponibilidad en algunos pacientes dando lugar a un aumento de su efecto antihipertensivo.
Dantroleno (infusión): En animales, se observan fibrilación ventricular letal y colapso cardiovascular en asociación con hiperpotasemia tras la administración de verapamilo y dantroleno intravenoso. Debido al riesgo de hiperpotasemia, se recomienda evitar la administración conjunta de antagonistas de los canales del calcio, tales como amlodipino, en pacientes susceptibles a hipertermia maligna y en el tratamiento de la hipertermia maligna.
Efectos de amlodipino sobre otros medicamentos: El efecto hipotensor de amlodipino se adiciona al efecto hipotensor de otros medicamentos con propiedades antihipertensivas.
Tacrolimus: Existe el riesgo de que las concentraciones sanguíneas de tacrolimus aumenten cuando se administra conjuntamente con amlodipino, si bien el mecanismo farmacocinético de dicha interacción no se conoce en su totalidad. Cuando se administre amlodipino a un paciente en tratamiento con tacrolimus, es necesario comprobar las concentraciones sanguíneas de tacrolimus y ajustar su dosis cuando sea pertinente para evitar su toxicidad.
Inhibidores de la diana mecanicista de la rapamicina (mTOR, por sus siglas en inglés): Los inhibidores de mTOR como sirolimus, temsirolimus y everolimus son sustratos del CYP3A. El amlodipino es un inhibidor débil del CYP3A. Con el uso concomitante de inhibidores de mTOR, el amlodipino puede aumentar la exposición de los inhibidores de mTOR.
Ciclosporina: No se han realizado estudios de interacciones medicamentosas con ciclosporina y amlodipino en voluntarios sanos ni en otras poblaciones, salvo en pacientes sometidos a un trasplante renal, en los que se observaron aumentos variables de las concentraciones mínimas (entre el 0% y el 40% por término medio) de ciclosporina. Deberá pensarse en la posibilidad de comprobar las concentraciones de ciclosporina en los pacientes sometidos a un trasplante renal que estén en tratamiento con amlodipino y deberá reducirse la dosis de ciclosporina cuando sea necesario.
Simvastatina: La administración conjunta de dosis múltiples de 10 mg de amlodipino con 80 mg de simvastatina dio lugar a un aumento de un 77% en la exposición a simvastatina comparado con simvastatina sola.
En pacientes tratados con amlodipino, el límite de la dosis de simvastatina es de 20 mg al día.
En estudios clínicos de interacción, amlodipino no afectó la farmacocinética de atorvastatina, digoxina, warfarina.
DATOS PRECLÍNICOS SOBRE SEGURIDAD:
Irbesartán y amlodipino: Un estudio de toxicidad a dosis repetidas en ratas demostró que la administración combinada de irbesartán y amlodipino no aumentó ninguna de las toxicidades previamente notificadas y existentes de los medicamentos individuales, ni indujo ninguna nueva toxicidad, y no se observaron efectos sinérgicos toxicológicamente.
Irbesartán: Los datos no clínicos no muestran riesgos especiales para los seres humanos según los estudios convencionales de seguridad farmacológica, genotoxicidad y potencial carcinogénico.
Toxicidad a dosis repetidas: Irbesartán causó cambios en los parámetros hematológicos (disminución del recuento de hemoglobina, hematocrito y eritrocitos) a dosis equivalentes o superiores a 5 veces la dosis humana máxima recomendada de 300 mg*, y en la química sanguínea (disminución de la proteína total, aumento de urea, creatinina y potasio) a dosis equivalente a 0,2 o 4 veces la dosis humana máxima recomendada de 300 mg*. En ratas pero no en macacos, irbesartán indujo un aumento de la glucosa en sangre dependiente de la dosis a dosis equivalentes a 0,8 veces la dosis humana máxima recomendada de 300 mg*. Irbesartán redujo el peso del corazón en ambas especies a dosis equivalentes a 2 veces la dosis máxima recomendada de 300 mg*.
Toxicología reproductiva: A dosis de 50mg/kg/día (equivalente a la dosis humana máxima recomendada de 300 mg*) y más altas de irbesartán, se notificaron efectos transitorios (aumento de la cavitación pélvica renal, uterohidronefrosis o edema subcutáneo) en embriones de rata, que se resolvieron tras el nacimiento.
En conejos a dosis de 30mg/kg/día (1,6 veces la dosis máxima recomendada de 300 mg*), se notificaron, mortalidad materna, absorción y reabsorción embrionaria temprana. No se observaron efectos teratogénicos en rata o en conejo. Irbesartán se detecta en embriones de rata y conejo y se excreta en la leche de ratas lactantes. La fertilidad y la capacidad reproductora no se vieron afectados en estudios realizados con ratas macho y hembras incluso para dosis orales de irbesartán que causan toxicidad parental (hasta 650mg/kg/día equivalente a 17 veces la dosis humana máxima recomendada de 300 mg*).
Amlodipino: Los datos no clínicos no muestran riesgos especiales para los humanos según los estudios convencionales de seguridad farmacológica, toxicidad a dosis repetidas, genotoxicidad y potencial carcinogénico o mutagénico.
Toxicología reproductiva: Los estudios de reproducción en ratas y ratones han mostrado retraso en el parto, prolongación del parto y disminución de la supervivencia de las crías a dosis aproximadamente 50 veces mayores que la dosis máxima recomendada para humanos en base a mg/kg.
Alteraciones de la fertilidad: No hubo ningún efecto sobre la fertilidad en las ratas tratadas con amlodipino (machos y hembras tratados 64 y 14 días antes del apareamiento, respectivamente) con dosis hasta 10 mg/kg/día (8 veces la dosis máxima recomendada en humanos de 10 mg*). En otro estudio con ratas en el que ratas macho fueron tratadas con amlodipino besilato durante 30 días a una dosis comparable con la dosis humana basada en mg/kg, se encontró un descenso en plasma de la hormona folículoestimulante y la testosterona, así como la disminución de la densidad del esperma y en el número de espermátidas maduras y de células de Sertoli.
*Basado en un paciente de 50 Kg de peso.
POSOLOGÍA Y FORMA DE ADMINISTRACIÓN:
Posología: La combinación a dosis fijas no es adecuada para la terapia inicial. Se debe haber realizado la titulación de la dosis con los componentes individuales (es decir, amlodipino e irbesartán) antes de cambiar a la combinación a dosis fijas.
La dosis recomendada de APROVASC® es un comprimido (puede variar de 150 mg/5 mg a 300 mg/10 mg) al día. APROVASC® puede ser administrado con o sin alimentos.
La dosis máxima recomendada es de un comprimido recubierto de APROVASC® de 300 mg/10 mg al día.
Población pediátrica: No se ha establecido la seguridad y eficacia de APROVASC® en niños de 0 a 18 años.
Los datos actualmente disponibles están descritos en las secciones Propiedades farmacodinámicas y Propiedades farmacocinéticas, sin embargo, no se puede hacer una recomendación posológica.
Edad avanzada: El uso a dosis similares se tolera bien tanto en pacientes de edad avanzada como en pacientes más jóvenes.
Se recomienda un régimen de dosis normal en pacientes de edad avanzada, sin embargo, debido a la presencia de amlodipino, el aumento de la dosis debe realizarse con precaución (ver secciones Advertencias y precauciones especiales de empleo y Propiedades farmacocinéticas). Insuficiencia hepática: Debido a la presencia de amlodipino, APROVASC® debe administrarse con precaución en pacientes con insuficiencia hepática (ver secciones Advertencias y precauciones especiales de empleo y Propiedades farmacocinéticas).
Insuficiencia renal: No es necesario el ajuste de dosis en pacientes con insuficiencia renal (ver secciones Advertencias y precauciones especiales de empleo y Propiedades farmacocinéticas).
Forma de administración:
Administración por vía oral.
SOBREDOSIS:
Irbesartán: La experiencia en adultos expuestos a dosis de hasta 900 mg/día de irbesartán por 8 semanas no reveló toxicidad.
Síntomas: Las manifestaciones más probables por sobredosis son hipotensión y taquicardia; también puede ocurrir bradicardia por una sobredosis.
Tratamiento: No se dispone de información específica sobre el tratamiento de la sobredosis con irbesartán. El paciente debe estar estrechamente vigilado, y el tratamiento debe ser sintomático y de soporte. Las medidas sugeridas incluyen inducción de la emesis y/o lavado gástrico. El carbón activado puede útil en el tratamiento de la sobredosis. Irbesartán no se elimina por hemodiálisis.
Amlodipino: En humanos, la experiencia en sobredosis intencionada es limitada.
Síntomas: Los datos disponibles sugieren que una sobredosis severa puede provocar excesiva vasodilatación periférica y, posiblemente, taquicardia refleja. Se ha informado de hipotensión sistémica marcada y, probablemente, prolongada que puede llegar incluso al shock con resultado de muerte.
En raras ocasiones se ha notificado edema pulmonar no cardiogénico como consecuencia de una sobredosis de amlodipino que puede manifestarse con un inicio tardío (24-48 horas después de la ingestión) y requerir soporte ventilatorio. Las medidas de reanimación tempranas (incluida la sobrecarga de líquidos) para mantener la perfusión y el gasto cardiaco pueden ser factores precipitantes.
Tratamiento: La hipotensión clínicamente importante, debida a una sobredosis de amlodipino, requiere medidas de apoyo cardiovascular activas, incluida la monitorización frecuente de las funciones cardiaca y respiratoria, la elevación de las extremidades y el control del volumen circulante y de la excreción de orina.
La administración de medicamentos vasoconstrictores puede ser útil para restaurar el tono vascular y la presión arterial, siempre que su administración no esté contraindicada. La administración intravenosa de gluconato cálcico intravenoso puede ser puede ser de utilidad para revertir los efectos del bloqueo de los canales del calcio.
El lavado de estómago puede ser útil en algunos casos. La administración de carbón activado en voluntarios sanos, hasta 2 horas después de la administración de amlodipino 10 mg ha mostrado reducir la tasa de absorción de amlodipino.
Como el amlodipino está altamente unido a proteínas, no es probable que la diálisis sea beneficiosa.
PERIODO DE VALIDEZ:
3 años.
REFERENCIAS:
AEMPS-España
APROXXAMLO 5 mg/150 mg, 5 mg/300 mg, 10 mg/300 mg
Reg: 85199, 85201, 85202
Titular:
Sanofi-Aventis S.A.
Revisión: abril 2022
URL: https://cima.aemps.es/cima/dochtml/ft/85199/FT_85199.html
8. REVISIÓN LOCAL:
07/07/2022.